简介
佝偻病的病因是由于婴幼儿、儿童、青少年体内维生素D不足,还存在其他病因如遗传等。佝偻病主要的特征是生长着的长骨干骺端软骨板和骨组织钙化不全,维生素D不足使成熟骨钙化不全。佝偻病的高危人群是2岁以内婴幼儿,可以通过摄入充足的维生素D得以预防。
重度佝偻病的发病率逐年降低,但是北方佝偻病患病率高于南方,轻、中度佝偻病发病率仍较高。在中国,北方佝偻病患病率高于南方。
佝偻病可以在体检时发现,也可能首发表现为低钙惊厥、生长迟缓、萎靡、易激惹等症状。
分型
佝偻病根据发病诱因不同,可以划分为维生素D缺乏性、依赖性、家族性抗维生素D型佝偻病、肝性佝偻病和肾性佝偻病。
维生素D缺乏性佝偻病
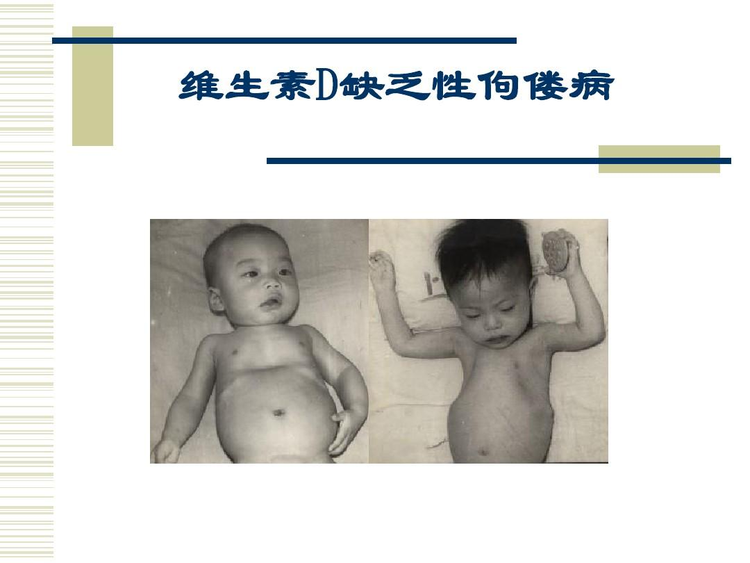
营养性维生素D缺乏是引起佝偻病最主要的原因,是由于儿童体内维生素D不足导致钙和磷代谢紊乱、生长着的长骨干骺端生长板和骨基质矿化不全,表现为生长板变宽和长骨的远端周长增大,在腕踝部扩大及软骨关节处呈串珠样隆起、软化的骨干受重力作用及肌肉牵拉出现畸形等。
维生素D依赖性佝偻病
该种类型佝偻病较为少见,主要是由于肾脏中缺少一种特殊性酶,导致体内无法正常合成维生素D所致,属于遗传性疾病,不过遗传几率较低。
家族性抗维生素D型佝偻病
该类型佝偻病同样具有遗传性,病因较为复杂,与某些先天性基因异常有关,呈家族聚集性发作特点。又称家族性低磷血症或肾性低血磷性佝偻病,是一种肾小管遗传缺陷疾病,发病率约为1:25000。该病主要是位于x染色体上的基因出现突变,导致肾小管重吸收磷减少所致,肠道吸收钙磷不良,血磷降低对维生素D无反应的佝偻病和骨质疏松。
肝性佝偻病
肝性佝偻病主要由于各种肝脏疾病导致肝功能不良,使25-(OH)D3 生成障碍,伴有胆道阻塞,不仅会影响维生素D的吸收,而且因钙皂形成,进一步抑制钙的吸收,从而出现低血钙及佝偻病。
肾性佝偻病
肾性佝偻病是指,肾功能受损导致低钙血症,维生素D不能被活化,出现钙、磷代谢紊乱,维生素D缺乏性佝偻病,会导致骨质疏松,病理性骨折等,多发生于慢性肾衰竭患者。
病因
基本病因
围生期维生素D不足:母亲妊娠期,特别是妊娠后期维生素D营养不足,如母亲严重营养不良、肝肾疾病、慢性腹泻,以及早产、双胎均可使得婴儿体内贮存不足。
日照不足:因紫外线不能通过玻璃窗,婴幼儿被长期过多地留在室内活动,使内源性维生素D生成不足。大城市高大建筑可阻挡日光照射,大气污染如烟雾、尘埃可吸收部分紫外线。气候的影响,如冬季日照短,紫外线较弱,或户外活动时过度的阳光隔绝,如衣物覆盖及高指数防晒霜的使用,亦可影响部分内源性维生素D的生成。
生长过快,需要增加维生素D:如早产及双胎婴儿生后生长发育快,需要维生素D多,且体内贮存的维生素D不足。婴儿早期生长速度较快,也易发生佝偻病。重度营养不良婴儿生长迟缓,发生佝偻病者不多。
食物中补充维生素D不足:因天然食物中维生素D少,即使纯母乳喂养,婴儿若户外活动亦易患佝偻病。
疾病影响:胃肠道或肝胆疾病影响维生素D吸收,如婴儿肝炎综合征、慢性腹泻等;肝、肾严重损害可致维生素D羟化障碍,1,25-(OH)D3生成不足而引起佝偻病。长期服用抗惊厥药物可使体内维生素D不足,如苯妥英钠、苯巴比妥,可刺激肝细胞微粒体的氧化酶系统活性增加,使维生素D和加速分解为无活性的代谢产物。糖皮质激素有对抗维生素D对钙的转运作用。
发病机制
维生素D缺乏性佝偻病可以看成是机体为维持血钙水平儿对骨骼造成的损害。长期严重维生素D缺乏造成肠道吸收钙、磷减少和低血钙症,以致甲状旁腺功能代偿性亢进,PTH分泌增加以动员骨钙释出,使血清钙浓度维持在正常或接近正常水平;但PTH同时也抑制肾小管重吸收磷,导致机体严重的钙、磷代谢失调,特别是严重低血磷的结果;细胞外液中的钙磷乘积降低,导致钙在骨骼组织上的沉积障碍。细胞外液钙、磷浓度不足破坏了软骨细胞正常增殖、分化和凋亡的程序;钙化管排列紊乱,使长骨钙化带消失、骺板失去正常形态,参差不齐;骨基质不能正常矿化,成骨细胞代偿增生,碱性磷酸酶分泌增加,骨样组织堆积于干骺端,骺端增厚,向外膨出形成“串珠”“手足镯”。骨膜下骨矿化不全,成骨异常,骨皮质被骨样组织替代,骨膜增厚,骨皮质变薄,骨质疏松,负重出现弯曲;颅骨骨化障碍而颅骨软化,颅骨骨样组织堆积出现“方颅”。临床即出现一系列佝偻病症状和血生化改变。
流行病学
患病率
婴儿佝偻病发病率一般在20%左右。2岁以内的婴幼儿,尤其是6-18个月的婴儿,是发生维生素D缺乏性佝偻病的高危人群;在中国,由于北方日照时间短,加上户外活动时间短,佝偻病的发生率高于南方。该病无传染性。
防治情况
自国家大力推广佝偻病防治工作以来,婴儿食品、乳类维生素D含量增加,佝偻病发病率逐年降低,重症佝偻病大幅减少。
死亡率
佝偻病虽极少直接危及生命,但由于其发病缓慢,且未引起足够的重视,一旦发现明显的症状,机体抵抗力已经很低了。佝偻病患儿如合并腹泻、肺炎,病情较重,病程较长,死亡率较高。
病理生理学
维生素D缺乏性佝偻病的主要病理改变为骨样组织增生、骨基质钙化不良等骨骼改变。由于骨基质不能正常矿化,成骨细胞代偿性增生,碱性磷酸酶分泌增多。骨样组织在干骺端堆积,干骺端增厚,向两侧膨出,形成“珠子”和“手足镯”。骨膜下骨矿化不完全,成骨异常,骨膜增厚,骨皮质变薄;颅骨骨化障碍和颅骨软化,颅骨出现“方颅”。
临床表现
佝偻病多见于婴幼儿,主要表现为生长最快部位的骨骼改变,并可影响肌肉发育及神经兴奋性的改变。佝偻病的初期没有典型的表现,随着病情的进展,逐渐出现颅骨软化、方颅、鸡胸、x型腿或者O型腿等骨骼改变。
本病在临床上分为四期,如下表所示。
| 初期 | 激期 | 恢复期 | 后遗症期 |
发病年龄 | 3个月左右 | >3个月 | | 多>2岁 |
症状 | 非特异性神经精神症状 | 骨骼改变和运动功能发育迟缓 | 症状减轻或接近消失 | 症状消失 |
体征 | 枕秃 | 生长发育最快部位骨骼改变,肌肉松弛 | 一般无 | 一般无 |
血钙 | 正常或稍低 | 稍降低 | 数天内恢复正常 | 正常 |
血磷 | 降低 | 明显降低 | 同上 | 正常 |
AKP | 升高或正常 | 明显升高 | 1-2月后逐渐正常 | 正常 |
25-(OH)D3 | 下降 | <12ng(<30nmol/L)可诊断 | 数天内恢复正常 | 正常 |
骨X线 | 多正常 | 骨骺端钙化带消失,呈杯口状、毛刷状改变,骨骺软骨带增宽(>2mm),骨质疏松,骨皮质变薄 | 长骨干骺端临时钙化带重现、增宽、密度增加,骨骺软骨盘增宽<2mm | 干骺端病变消失 |
初期(早期)
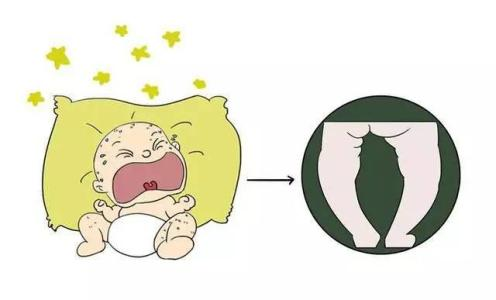
6个月以内,特别是3个月以内小婴儿,多出现神经兴奋性增高的表现,如易激惹、烦闹、多汗、枕秃等。
此期常无骨骼病变,骨骼X线可正常,或钙化带稍模糊;血清25-(OH)D3下降,PTH升高,血钙下降,血磷降低,碱性磷酸酶正常或稍高。
活动期
当病情继续加重,出现PTH功能亢进和钙、磷代谢失常的典型骨骼改变。
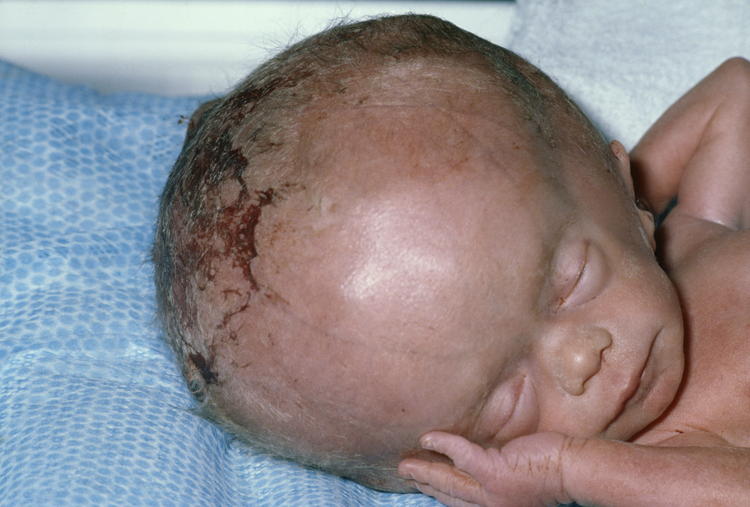
6月龄以内婴儿佝偻病以颅骨改变为主,前囟边缘软,颅骨薄,轻按有“乒乓球”样感觉。
6月龄以后,骨缝周围亦可有乒乓球样感觉,但额骨和顶骨中心部分常常逐渐增厚。
至7~8个月时,头型变成“方颅”,头围也较正常增大。骨骺端因骨样组织堆积而膨大,沿肋骨方向于肋骨与肋软骨交界处可触及圆形隆起,从上至下如串珠样突起,称佝偻病串珠;严重者,在手腕、足踝部亦可形成钝圆形环状隆起,称手、足镯。
1岁左右的小儿可见到胸骨和邻近的软骨向前突起,形成“鸡胸样”畸形。严重佝偻病的小儿,膈肌附着处的肋骨受膈肌牵拉而内陷,胸廓的下缘可形成一水平凹陷,称作肋膈沟或郝氏沟。
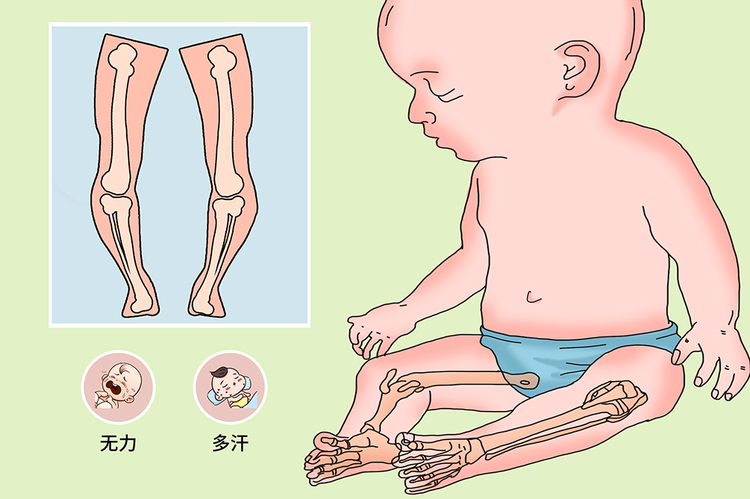
1岁后,由于骨质软化与肌肉关节松弛,开始站立与行走后双下肢负重,可出现股骨、胫骨、腓骨弯曲,形成严重膝内翻(“O”形)或膝外翻(“X”形)样下肢畸形。患儿会因韧带松弛可致脊柱畸形。严重低血磷使肌肉糖代谢障碍,使全身肌肉松弛,肌张力降低和肌力减弱。
恢复期
以上任何期经治疗或日光照射后,临床症状和体征逐渐减轻或消失。血钙、磷逐渐恢复正常,碱性磷酸酶需1~2月降至正常水平。治疗2~3周后骨骼X线改变有所改善,后逐渐恢复正常。
后遗症期
多见于2岁以后的儿童。因婴幼儿期严重佝偻病,残留不同程度的骨骼畸形,如O型腿、X型腿、鸡胸等。无临床症状,血生化正常,X线检查骨骼干骺端病变消失。
诊断
诊断原则
要解决是否有佝偻病、如有属于哪个期、是否需要治疗。正确的诊断必须依据维生素D缺乏的病因、临床表现、血生化及骨骼X线检查。应注意早期的神经兴奋性增高的症状无特异性,如多汗、烦闹等,仅根据临床表现的诊断准确率较低;骨骼的改变可靠;血清25-(OH)D3水平为最可靠的诊断标准,但很多单位不能检测。血生化与骨骼X线检查为诊断的可靠指标。
综合患儿病史、临床表现及必要检查结果进行诊断。
病史诊断
孕史:母亲怀孕期间是否有晒太阳,是否有补充雏生素D,是否有手足搐搦、腿抽筋等缺钙表现;
出生史:孩子是否足月出生,是否双胞胎,是否早产等;
喂养史:是否纯母乳喂养还是配方奶粉喂养,是否添加辅食,是否常规补充雏生素D。
体格检查
如发现颅骨软化、方颅、肋串珠、O型腿、x型腿等典型骨骼畸形,可初步诊断此病。
血生化检查
血清25-(OH)D3:是维生素D缺乏和佝偻病早期诊断的主要依据。
血清钙、血磷、甲状旁腺素、碱性磷酸酶:通常患者血钙、血磷均降低,碱性磷酸酶、甲状旁腺素高,对于诊断佝偻病有提示作用。
影像学检查
骨骼X线片可以进一步明确诊断。活动期佝偻病常规干骺端X光可见临时钙化带模糊消失,干骺端宽或杯囗状,边缘不整呈云絮状,毛刷状,骨软骨加宽。
鉴别诊断
与佝偻病的体征的鉴别
黏多糖病:黏多糖代谢异常时,常多器官受累,可出现多发性骨发育不全,如头大、头型异常、脊柱畸形、胸廓扁平等体征。此病除临床表现外,主要依据骨骼的X线变化及尿中黏多糖的测定作出诊断。
软骨营养不良:是一种遗传性软骨发育障碍,出生时即可见四肢短、头大、前额突出、腰椎前突、臀部后凸。根据特殊的体态(短肢型矮小)及骨骼X线作出诊断。
脑积水:生后数月起病者,头围与前囟进行性增大。因颅内压增高,可见前囟饱满紧张,骨缝分离,颅骨叩诊有破壶声,严重时两眼向下呈落日状。头颅B超、CT检查可作出诊断。
与佝偻病体征相同但病因不同的鉴别
低血磷性抗维生素D佝偻病:一种基因突变引起的雏生素D抵抗的罕见病,可遗传。特征是基因突变致肾小管車吸收磷障碍,引起血磷降低,尿磷增加,血钙水平通常正常。
远端肾小管性酸中毒:为远曲小管泌氢不足,肾脏酸化功能障碍引起的一种临床综合征。患儿尿液中丢失大量钠、钾、钙,继而出现甲状旁腺功能亢进,引起骨质脱钙,出现佝偻病体征。患儿表现为身材小,骨骼畸形显著,辅助检查提示低钙、低磷之外,还有明显的代谢性酸中毒、低钾血症。
维生素D依赖性佝偻病:属于常染色体隐性遗传病,可分为两型。两型临床均有严重的佝偻病体征,I型为肾脏1-羟化酶缺陷,血中25-(OH)D3浓度正常,患儿可有高氨基酸尿症;II型为靶器官25-(OH)D3受体缺陷,血中25-(OH)D3浓度升高,患儿的一个重要恃征为脱发。
肾性佝偻病:继发性佝偻病的一种。由于各种原因致慢性肾功能障碍,甚至肾功能衰竭,导致钙磷代谢紊乱,骨质普遍脱钙,骨骼呈佝偻病改变。多于幼儿后期症状逐渐明显,形成侏儒状态。
肝性佝偻病:肝功能不良可能使25-(OH)D3生成障碍。若伴有胆道阻塞,不仅影响维生素D吸收,而且由于钙皂形成,进一步抑制钙的吸收。急性肝炎、先天性肝外胆管缺乏或其他肝脏疾病时,循环中25-(OH)D3可明显降低,出现低血钙、抽搐和佝偻病体征。
治疗与综合管理
一般治疗
加强营养,保证足够奶量,及时添加辅食。
坚持户外活动,增加日照时间,平均户外活动时间不低于1小时,注意6个月以下婴儿避免直接暴晒于阳光下。
药物治疗
不主张采用大剂量维生素D治疗,治疗的原则应以口服为主,一般剂量为每日50-100μg(2000-4000IU),连服1个月后,改为400-800IU/d。口服困难或腹泻等影响吸收时,可采用大剂量突击疗法,维生素D 15-30万IU〔3.75-7.5mg)/次,肌注1次,1个月后再以400—800IU/d维持。用药期间强调定期随访的重要性,建议初始治疗满1个月时复查血清钙、磷、碱性磷酸酶水平;满3个月时复查血清钙、磷、镁、碱性磷酸酶、PTH、25-(OH)D3水平以及尿液钙/肌酐比值,并复查骨骼X线;满1年及此后每年监测血清25-(OH)D3。
其他治疗
手术治疗
孩子存在明显O型腿、X型腿等严重的骨骼畸形应当骨科就诊,评估后必要时采用外科手术矫正畸形。
预防
维生素D缺乏及维生素D缺乏性佝偻病预防要从母孕期开始,特别关注婴幼儿期,并持续至青春期。
胎儿期的预防
母亲怀孕期间多于户外活动,进食富含维生素D、钙、磷的食物。
在妊振的后3个月,应该补充维生素D,每天800-100IU,口服钙剂。
防治妊娠并发症,对患低钙血症或骨软化症的孕妇需要积极治疗。
0-18岁的预防
户外运动:多晒太阳是预防维生素D缺乏及维生素D缺乏性佝偻病的简便而有效的措施,保证儿童的体育运动特别是户外活动时间。平均户外活动应在1-2小时/日。婴儿皮肤娇嫩,过早暴露日光照射可能会对其皮肤造成损伤,户外晒太阳注意循序渐进,逐步增加接受阳光的皮肤面积,如面部、手臂、腿、臀部等,并逐步延长晒太阳的时间;此外,由于阳光中的高能蓝光对婴儿视觉的不利影响,应避免阳光直晒,特别是6个月以内的婴儿。
维生素D补充:母乳喂养或部分母乳喂养婴儿,应从出生数天即开始补充维生素D 400IU/d,除非断奶并且配方奶或者强化牛奶的摄入量≥1L/d;人工喂养婴儿,当配方奶<1L/d,应注意通过其他途径保证400IU/d 维生素D的摄入,比如维生素D制剂的补充;大年龄及青春期儿童,应维生素D强化饮食(维生素D强化牛奶、谷物等)和维生素D制剂的补充相结合,400IU/d维生素D制剂补充仍作为推荐。夏季阳光充足,可暂停或减量服用维生素D。一般可不加服钙剂,但乳及乳制品摄入不足和营养欠佳时可适当补充微量营养素和钙剂。
早产儿的预防
对于早产儿,尤其是出生体重<1800-2000g的小早产儿,母乳强化剂或者早产儿专用配方奶的使用对维持骨骼正常矿化,预防佝偻病的发生十分重要;注意碱性磷酸酶活性及血磷浓度的定期监测,出院后仍需定期进行随访;当患儿体重>1500g并且能够耐受全肠道喂养,经口补充维生素D 800IU/d,最大量1000IU/d, 3个月后改为维生素D 400-800IU/d。
预后
大多数维生素D缺乏性佝偻病患儿,通过及时、足疗程给予补充维维生素D后,恢复良好,大多数不会有后遗症,少部分严重患儿会有O型腿、X型腿等后遗症,需要进一步外科治疗。