简介
因机体对某些致敏物质产生变态发应,导致毛细血管脆性及通透性增加,血液外渗,病人出现皮肤瘀点、紫癜、黏膜及某些器官出血,可同时伴发血管神经性水肿、荨麻疹等其他过敏表现,可伴有关节痛、腹痛、肾脏病变。根据病史、临床表现及相关实验室检查可以诊断该病。治疗包括一般治疗、药物治疗如异丙嗪、阿司咪唑、糖皮质激素等、对症治疗。
本病能累及任何人,但最常见于10岁以下的儿童。男性发病率多于女性,春、秋季节发病较多。通常,该病症可自行缓解。如果该疾病影响到了肾脏,则需及时就医。
命名
过敏性紫癜(Anaphylactoid Purpura)又称亨诺克-舒恩莱因紫癜/亨-许紫癜/亨-舒综合征(Henoch-Schönlein purpura,HSP),IgA免疫复合物血管炎(IgA immune complex vasculitis),类风湿紫癜(purpura rheumatoide)。从最早1806年第1例有全身表现的患者,1837年发现非血小板减少性紫癜和关节痛的联系,到1874年Henoch描述了胃肠道和关节受累,1899年描述肾炎表现,该疾病名称几经变迁:风湿性紫癜、Henoch-Schonlein紫癜、过敏性紫癜(肾炎)、IgA血管炎(IgAV)等。2006年由欧洲抗风湿联盟和儿科风湿病学会鉴于其病理特征,即血管壁内存在异常的IgA沉积将其定义为IgAV;2008年安卡拉共识会议进行了更新;2012年国际教堂山共识会议正式将其命名修订为IgAV,累及肾脏的IgAV称为IgAV肾炎(IgAVN)。中国沿用最广泛的名称为过敏性紫癜(紫癜性肾炎)。
分型
根据受累部位及临床表现的不同,可分为以下5种类型:
单纯型过敏性紫癜:是临床最常见的类型,皮肤损害几乎见于所有患者,仅累及皮肤者称为“单纯型”。
关节型过敏性紫癜:50%~75%患者出现关节肿痛,称为关节型(Schönlein型),以大关节为主,通常呈一过性。
腹型过敏性紫癜:是最具潜在危险和最易误诊的临床类型,近50%出现腹痛,主要是脐周和下腹部疼痛伴恶心、呕吐甚至消化道出血,称为“腹型”,个别严重者可出现肠套叠或穿孔。
肾型过敏性紫癜:为本病最严重的临床类型,20%~50%会出现程度不等的血尿、蛋白尿及管型,称为“肾型”,一般预后良好。仅有1%~3%进展为肾功能不全,成人的肾损害比儿童严重,发生肾功能不全的可能大。
混合型过敏性紫癜:上述各型过敏性紫癜可合并存在,称为“混合型”。
病因
致病原因
过敏性紫癜的致病因素较多,与本病发生密切相关的主要因素如下:
感染为最常见的病因和引起疾病复发的原因。
食物
主要是动物异体蛋白引起机体过敏所致,如鱼、虾、蟹、蛋、鸡肉、牛奶等。
药物
其他:
发病机制
过敏性紫癜发病机制不明,目前认为是免疫介导的一种全身性小血管炎。各种刺激因子如感染源、过敏原等激活具有遗传易感性病人的T细胞,使其功能紊乱,致B细胞多克隆活化,分泌大量IgA、IgE和TNF-α、IL-6等炎症因子,形成IgA免疫复合物,引发异常免疫应答,导致系统性血管炎,造成组织和脏器损伤,除累及皮肤、黏膜小动脉和血管外,还可累及肠道、肾及关节腔的小血管。
本病有一定遗传倾向,家族中同胞可同时或先后发病,部分患儿HLA-DRBI*07及HLA-DW35等基因表达增高,也可表达补体C2成分缺乏。
综上所述过敏性紫癜的发病机制可能为:各种因素,包括感染原和过敏原作用于具有遗传背景的个体,激发B细胞克隆扩增,导致IgA介导的系统性血管炎。
流行病学
本病多见于儿童及青少年,男性多于女性,75%的病例为6岁以下儿童,90%的病例为10岁以下儿童,高峰年龄为4~8岁,男孩多见,儿童的年发病率约为万分之一。成人也可发生。一年四季均有发病,以春秋多见。白人和亚裔儿童比黑人儿童更容易发生过敏性紫癜。
病理生理学
过敏性紫癜的病理变化为广泛的白细胞碎裂性小血管炎,以毛细血管炎为主,亦可波及小静脉和小动脉。皮肤小血管周围中性粒细胞、嗜酸性粒细胞浸润,间质水肿,血管壁纤维素样坏死;肠道黏膜可因微血管血栓出血坏死;肾小球毛细血管内皮增生,局部纤维化和血栓形成,免疫荧光检查可见IgA为主的免疫复合物沉积。病变累及皮肤、肾脏、关节及胃肠道少数涉及心、肺等脏器。过敏性紫癜肾炎的病理改变:轻者可为轻度系膜增生、微小病变、局灶性肾炎,重者为弥漫增殖性肾炎伴新月体形成。肾小球IgA性免疫复合物沉积也见于IgA肾病,后者无皮疹,缺乏皮肤血管炎过程。
临床表现
多为急性起病,多数病人发病前1~3周有全身不适、低热、乏力及上呼吸道感染等前驱症状,随之出现典型的临床表现。
主要症状
单纯型过敏性紫癜(紫癜型)
主要表现为皮肤紫癜,局限于四肢,以下肢及臀部多见,且以下肢伸侧面最多见,躯干极少累及。紫癜常成批反复出现、对称分布,可同时伴发皮肤水肿、荨麻疹。紫癜大小不等,初呈深红色,按之不褪色,可融合成片,数日内渐变成紫色、黄褐色、浅黄色,经7~14天逐渐消退。
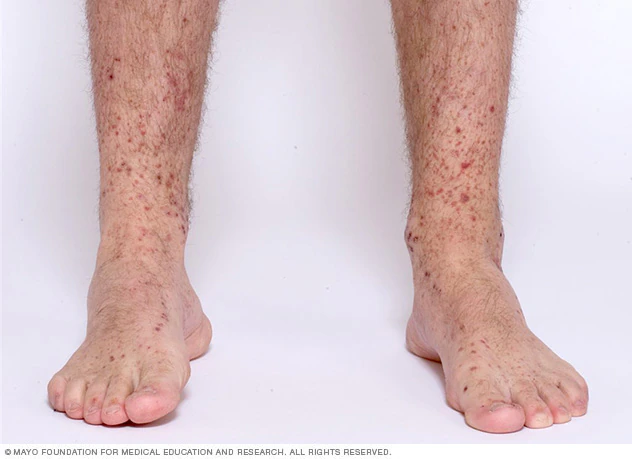
腹型过敏性紫癜
主要与消化道黏膜及腹膜脏层毛细血管受累有关。除皮肤紫癜外,还可出现一系列消化道的症状与体征,病人出现腹痛、呕吐、腹泻及便血等症状。其中腹痛最为常见,常为阵发性绞痛,多位于脐周、下腹或全腹,可伴恶心、呕吐、腹泻、便血。腹部症状与紫癜多同时发生,偶可发生于紫癜之前。发作时可因腹肌紧张、明显压痛及肠鸣音亢进而易误诊为外科急腹症,尤其是部分病人的消化道症状发作在出现皮肤紫癜前。幼儿可因肠壁水肿、蠕动增强等而致肠套叠。
关节型过敏性紫癜
除皮肤紫癜外,因关节部位血管受累而出现关节肿胀、疼痛、压痛及功能障碍等表现,多发生于膝、踝、肘、腕等大关节,呈游走性、反复性发作,经数日而愈,不遗留关节畸形,多发生在紫癜之后。
肾型过敏性紫癜
在皮肤紫癜的基础上,因肾小球毛细血管炎症反应而出现血尿、蛋白尿及管型尿,偶见水肿、高血压及肾衰竭等表现。肾损害多发生于紫癜出现后2~4周,亦可延迟出现。多数病人在3~4周内恢复,少数病例因反复发作而演变为慢性肾炎和肾功能不全。
混合型过敏性紫癜
皮肤紫癜合并上述两种以上临床表现。
其他症状
少数病人还可因病变累及眼部、脑及脑膜血管而出现视神经萎缩、虹膜炎、视网膜出血及水肿,以及中枢神经系统相关症状、体征。偶可发生颅内出血,导致惊厥、瘫痪、昏迷、失语。出血倾向包括鼻出血、牙龈出血、咯血等。偶尔累及循环系统发生心肌炎和心包炎,累及呼吸系统发生喉头水肿、哮喘、肺出血等。少见的表现包括睾丸炎(占男性儿童患者10%~20%)、心脏炎、葡萄膜炎、胰腺炎等。
并发症
肾损伤。过敏性紫癜最严重的并发症是肾损伤。在成人中的这种风险比在儿童中更大。损害严重需要透析或肾移植。
肠梗阻。极少数情况下,过敏性紫癜会引起肠套叠(部分肠道像可伸缩望远镜一样向内折叠),导致物质无法通过肠道。
检查诊断
诊断要点
①发病前1-3周常有低热、咽痛、全身乏力或上呼吸道感染史;②典型四肢皮肤紫癜,可伴腹痛、关节肿痛及血尿;③血小板计数、功能及凝血相关检查正常;④排除其他原因所致的血管炎及紫癜。
检查项目
实验室检查
本病缺乏特异性实验室检查,以下试验有助于了解病程和并发症。
血、尿、大便常规检查
血小板功能及凝血相关检查:除出血时间(BT)可能延长外,其他均正常。
血清学检查:肾型及合并肾型表现的混合型病人,可有程度不等的肾功能受损,如血尿素氮升高、内生肌酐清 除率下降等。血清IgA、IgE多增高,IgC和IgM正常,亦可轻度升高;C3、C4正常或升高;抗核抗体及类风湿因子阴性。
影像学检查
腹部超声检查有利于早期诊断肠套叠,头MRI对有中神经系统症状患儿可有提示。
病理检查
肾症状较重或迁延者可行肾穿刺以了解病情给予相应治疗。
诊断标准
必要条件:多发于下肢的可触及的皮肤紫癜,无血小板减少和出凝血异常。
次要条件:①弥散性腹痛;②组织学检查伴IgA沉积的皮肤白细胞碎裂性血管炎或伴IgA沉积的增生性肾小球肾炎;③急性关节炎或关节痛;④肾脏受累:蛋白尿>0.3g/24h或血尿、红细胞管型。
其中皮肤紫癜为必要条件,仅有皮肤紫癜时为“单纯型”,伴有次要条件中的1条即可诊断为“腹型”“关节型”“肾型”,次要条件中有2个或2个以上时为“混合型”过敏性紫癜。
鉴别诊断
血小板减少性紫癜:从血常规的血小板计数可以进行鉴别,还可以根据皮疹形态、分布初步鉴别。血管神经性水肿常见于过敏性紫癜,而不见于血小板减少性紫癜。
血友病、白血病、再生障碍性贫血等:通过出、凝血和凝血因子的检查,血常规和骨髓的检查,鉴别多无困难。
细菌感染:脑膜炎双球菌血症、亚急性细菌性心内膜炎及其他败血症均可出现紫癜,有时需要鉴别。这些感染性疾病所致紫癜是由于菌血栓形成,其中心有坏死。患者一般伴有发热等感染性疾病的相应表现,血培养常阳性。
急腹症:少数在皮疹出现以前出现腹型紫癜,往往造成诊断的困难。过敏性紫癜以腹痛为首发表现者多见于年长儿童,有时易误诊阑尾炎、肠套叠或美克尔憩室症等,而行开腹探查找不到腹腔类病灶。因此,对于儿童时期出现急性腹痛者,应注意过敏性紫癜,必要时对皮肤、肾脏、关节做全面检查。
治疗
治疗原则
本病在治疗策略上还存在争议,没有肾脏侵犯者以对症治疗为主,如止痛、补液及发生肠套叠时手术,在皮肤坏死溃疡的情况下进行创口治疗。对于肾炎和其他严重并发症的治疗尚无共识。
一般治疗
临床治疗
药物治疗
一般药物治疗:应用异丙嗪、阿司咪唑、氯苯那敏等抗组胺类药物;应用维生素C、曲克芦丁、卡巴克络等改善血管通透性的药物。
糖皮质激素:主要用于关节肿痛、严重腹痛合并消化道出血及有急进性肾炎或肾病综合征等严重肾脏病变者。常用泼尼松顿服或分次口服,重者可用甲泼尼龙或地塞米松静滴,症状减轻后改为口服。疗程一般不超过30天,肾型病人可酌情延长。糖皮质激素可抑制抗原抗体反应、降低毛细血管通透性和减轻炎症渗出。
免疫抑制剂:上述治疗效果不佳或反复发作者可酌情使用免疫抑制剂,如环磷酰胺、硫唑嘌呤和环孢素等。
非甾体类抗炎药:如萘普生,分次服用,均有利于关节炎的恢复,但不能用于肾功能不全的患者。
抗凝药物:
6.中医中药:以凉血、解毒、活血化瘀为主,适用于慢性反复发作和肾型病人。中成药如黄芪颗粒、复方丹参片、银杏叶片等,口服3~6个月,可补肾益气和活血化瘀。
手术治疗
如果一段肠道已经折叠在一起或发生破裂,则可能需要进行手术。
对症治疗
预防腹痛较重者可予阿托品或山茛菪碱口服或皮下注射;关节痛可酌情用止痛药;呕吐严重者可用止吐药;伴发呕血、血便者可用质子泵抑制剂如奥美拉唑等治疗。
随访
在发病后最初1~2个月应进行尿液分析和血压监测,1周1次或两周1次。在疾病逐渐消退后,将随访监测改为1个月1次,之后改为隔月1次,直到距最初发病1年以上,以明确有无肾脏受累。
预防
积极寻找致病因素,如防治上呼吸道感染、祛除感染病灶(如扁桃体炎、龋齿等)、避免服用可疑药物等。
预后
本病常为自限性,大部分病例在数周或数月内痊愈。本病病程一般在2周左右,多数预后良好,少数肾型病人预后较差,可转为慢性肾炎或肾病综合征。除少数重症患儿可死于肠出血、肠套叠、肠坏死或神经系统损害外,多数病例可完全恢复。少数病程可长达数月或1年以上,因此建议患儿长期规律门诊随访。本病的远期预后取决于肾脏是否受累及程度。
历史
过敏性紫癜在国外的历史
1801年,Heberden描述了一位5岁男孩,患有腹痛、呕吐、黑便、关节痛、腿部淤斑、尿潜血。 1808 年,Rober Willan方以出血性毛细血管中毒病命名介绍此病。1837 年,Schonlein首次报告了“风湿性紫癜”的病例,表现为关节病和紫癜同时出现。1868年,Henoch进一步描述了风湿性紫癜的胃肠道表现,30 年后,作者认为肾炎是它的一个并发症。1874 年Henoh提到该病的内脏损害,特别是胃肠道和肾脏受累。1947年,Gairdner认为该病是属于坏死性血管炎范畴。“过敏性紫癜”这一术语是由 Frank 提出的,现在仍流行于美国,而大部分欧洲国家和日本的作者更喜欢使用风湿性紫癜、过敏性紫癜综合征等术语。
过敏性紫癜在中国的历史
祖国医学文献中很早就有关于紫癜病的记述,属于中医“发斑”与“血症”范畴。有“衄”、“葡萄疫”及”温病发斑”之称。早在《内经》已有记载,公元601年巢氏《诸病源侯论》中对本病的病因及症状,已有比较详细的描述。
研究进展
2012年国外研究发现,血浆置换联合免疫抑制剂对治疗重型过敏性紫癜有显著的疗效,适应证是患者具有危及生命或器官功能障碍的临床表现。血浆置换治疗重型过敏性紫癜的机制尚不清楚。推测可能与通过血浆置换去除含有免疫复合物的致病性IgA1及促炎、促凝物质有关,如IL-6、IL-8、TNF-α、血清淀粉样蛋白A(SAA)等。其结合经典的免疫抑制剂有助于抑制正在进行的免疫球蛋白和促炎细胞因子的产生,从而避免了血浆置换结束之后的复发或反弹现象。