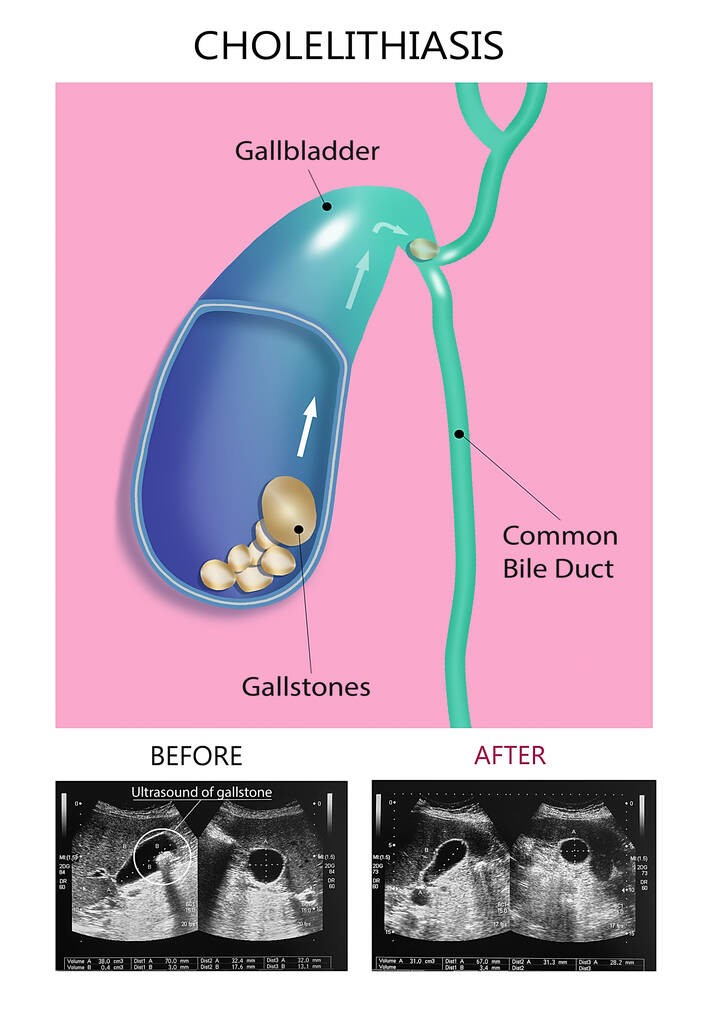
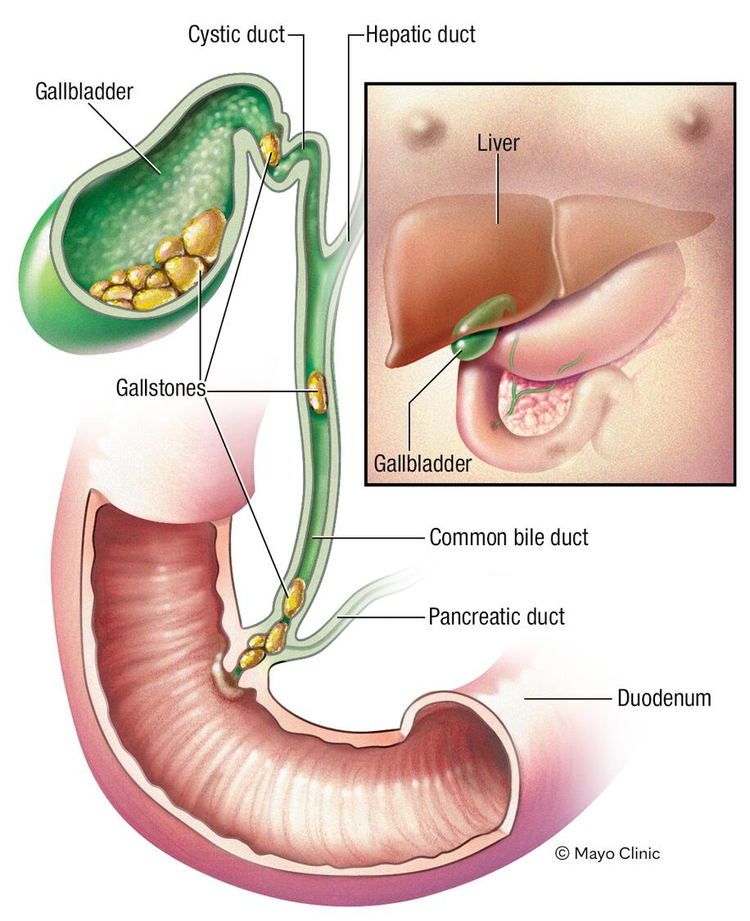
分型
按成分分类
按胆石中包含的化学成分分为胆固醇类结石、胆色素类结石和混合性结石,中国的胆结石,混合性结石最多,胆色素结石次之,胆固醇结石最少。
胆固醇结石
单发者居多,多光滑。质地坚硬、呈圆形或椭圆形,结石内约含胆固醇98%。也有多发结石呈多面状,X线平片不显影。
胆色素结石
形状不定,质软易碎。结石由胆色素、钙盐、细菌、虫卵等组成。结石的大小不等,数目较多,常随胆汁的排放流动,成为胆总管结石。
混合性结石
在胆色素结石或胆固醇结石形成后,在原来的结石外面,再有胆固醇或胆色素、钙盐的沉积,从而形成胆色素胆固醇混合性胆石。X线平片常可显影。
按部位分类
按部位分,可分为胆囊结石、肝内胆管结石和肝外胆管结石。
胆囊结石
胆囊结石(cholecystolithiasis)主要为胆固醇结石或以胆固醇为主的混合性结石和黑色素结石。主要见于成年人,发病率在40岁后随年龄增长而增加,女性多于男性。
肝外胆管结石
肝外胆管结石分为原发性结石和继发性结石。原发性结石多为棕色胆色素类结石。其形成诱因有胆道感染、胆道梗阻、胆管节段性扩张、胆道异物如蛔虫残体、虫卵、华支睾吸虫缝线线结等。继发性结石主要是胆囊结石排进胆管并停留在胆管内,故多为胆固醇类结石或黑色素结石。少数可能来源于肝内胆管结石。
肝内胆管结石
肝内胆管结石又称肝胆管结石(hepatolithiasis),是中国常见而难治的胆道疾病。其病因复杂,主要与胆道感染、胆道寄生虫(蛔虫、华支睾吸虫)、胆汁淤滞、胆管解剖变异、营养不良等有关。结石绝大多数为含有细菌的棕色胆色素结石,常呈肝段、肝叶分布,但也有多肝段、肝叶结石多见于肝左外叶及右后叶,与此两肝叶的肝管与肝总管汇合的解剖关系致胆汁引流不畅有关。肝内胆管结石易进入胆总管,成为继发的肝外胆管结石。
病因
致病因素
胆囊结石:成因复杂,与多种因素有关。任何影响胆固醇与胆汁酸磷脂浓度比例和造成胆汁淤积的因素都能导致结石形成。如某些地区和种族的居民、女性激素、肥胖、妊娠、高脂肪饮食、长期肠外营养、糖尿病、高脂血症、胃切除或胃肠吻合术后、回肠末端疾病和回肠切除术后、肝硬化、溶血性贫血等,也与饮食习惯有关。
肝外胆管结石:分为原发性结石和继发性结石。原发性结石多为棕色胆色素类结石。其形成诱因有:胆道感染、胆道梗阻、胆管节段性扩张、胆道异物如蛔虫残体、虫卵、华支睾吸虫、缝线线结等。继发性结石主要是胆囊结石排进胆管并停留在胆管内,故多为胆固醇类结石或黑色素结石。少数可能来源于肝内胆管结石。
肝内胆管结石:其病因复杂,主要与胆道感染、胆道寄生虫(蛔虫、华支睾吸虫)、胆汁淤滞、胆管解剖变异、营养不良等有关。结石绝大多数为含有细菌的棕色胆色素结石,常呈肝段、肝叶分布,但也有多肝段、肝叶结石,多见于肝左外叶及右后叶,与此两肝叶的肝管与肝总管汇合的解剖关系致胆汁引流不畅有关。
发病机制
胆固醇结石的发病机制:胆结石的形成与血清中HDL的降低和LDL的升高有关。非肥胖型的胆结石患者细胞内总的和游离的胆固醇的水平均升高,提示细胞内胆固醇转运的增加。肥胖、年龄、缺乏运动、药物作用和激素治疗等与胆道内胆固醇排泌增多有关。形成胆固醇结石的第一步是成核,即饱和胆汁中胆固醇晶体的形成。胆汁中的黏蛋白含量与过度分泌也与成核有关。钙盐存在于几乎所有胆固醇结石的核心基质中。钙复合物干扰胆酸溶解,在成核过程中起着重要作用。胆囊在胆固醇结石的形成过程中也起着重要作用。当胆汁的酸化功能障碍时,钙盐更易沉淀,胆囊黏膜催化胆固醇酯化的酶的活性明显增高。
胆色素结石的发病机制:胆红素的分泌增加,胆囊淤积和炎症使胆红素葡糖苷酸水解成溶解度较低的分子形式。胆囊上皮的酸化能力下降有利于钙盐和胆红素的沉积。钙可促进非结合胆红素沉淀。胆色素结石分黑色和褐色两种。黑色结石的形成并无明显的诱因,主要发生于胆囊且不伴感染。慢性溶血、心脏瓣膜修复术、年龄增长、长期的TPN及肝硬化与黑色结石形成有关。在亚洲,褐色结石常发生于胆道且与细菌和寄生虫感染有关。
流行病学
胆结石的发病率在不同国家、不同人种之间都存在差异。可能与遗传因素有关。不同国家间胆结石的类型也存在差异。
国际流行病学
胆结石的发病率在不同国家、不同人种之间都存在差异。可能与遗传因素有关。不同国家间胆结石的类型也存在差异。西方国家,75%以上的胆结石为胆固醇型,通常发生在胆囊内;在非洲和亚洲,以胆色素结石为主并多见于胆管内。生活方式如饮食习惯也是导致差异的原因之一。
中国流行病学
中国胆结石的发病率随年龄增加而上升,在同一年龄组中,女性的发病率高于男性。据中国尸检材料统计,胆结石检出率约为7%,80岁以上的老年人可高达23%。根据中国26个省市146所医院经手术治疗的11298例的分析,胆囊结石最为多见,共5967例,占52.8%;胆囊、胆总管结石1245例,占11.0%;肝外胆管结石2268例,占20.1%;肝内胆管结石1818例,占16.1%,原发性肝内、外胆管结石发病率为36.2%,较20世纪60年代报告的50%已有所降低。胆结石患者占普外住院患者总数的10.05%。在这一大组病例中,男3707例,女7635例,男女之比为1∶2。在西北及华北地区,男女之比为1∶3,但在华南地区则为1∶1。发病年龄最小者仅3岁,最高者为92岁,平均年龄为48.5岁。胆结石发病的高峰年龄为50~60岁。在西安、兰州等西北地区以胆固醇为主要成分的胆囊结石为多,胆囊癌的发病率亦较高。
病理生理
胆结石发生后,可引起胆道系统、肝脏以及全身一系列病理解剖及病理生理改变。
由于胆石的长期刺激及继发感染可引起急性或慢性胆囊炎,胆囊管发生梗阻后可导致胆囊积水,若继发细菌感染,则可形成胆囊积脓。胆囊坏死穿孔后则出现胆汁性腹膜炎。胆囊颈部结石可对肝总管形成压迫,甚至导致肝总管梗阻、坏死、穿孔,临床上可发生感染、黄疸,称为Mirizzi综合征。
胆管:胆管结石造成胆管梗阻后使胆汁流通不畅,出现胆道压力增高,临床上表现为梗阻性黄疸。若有继发性细菌感染则可出现轻重不同的胆管炎。
肝脏:胆结石引起的继发性肝损害与胆石的部位、胆管梗阻的程度与持续时间有关。据临床肝脏活体组织检查所见,胆管结石的患者几乎百分之百、胆囊结石则有70%以上的患者肝脏形态学改变,病变程度可由轻微的炎细胞浸润直至胆源性肝脓肿、间质性肝炎、局灶性肝萎缩病和胆汁性肝硬化。
全身损害:当胆结石并发严重感染及梗阻性黄疸时,可引起败血症等一系列全身性损害,甚至导致多器官系统衰竭。
临床表现
胆囊结石
大多数病人无症状,称为无症状胆囊结石。随着健康检查的普及,无症状胆囊结石的发现明显增多。胆囊结石的典型症状为胆绞痛,只有少数病人出现,其他常表现为急性或慢性胆囊炎。主要临床表现包括胆绞痛、上腹隐痛、胆囊积液。
肝外胆管结石
一般无症状或仅有上腹部不适,当结石造成胆管梗阻时可出现反复腹痛或黄痘;如继发胆管炎,可出现典型的Charcot三联征:腹痛、寒战高热和黄疸。
肝内胆管结石
可多年无症状或仅有上腹和胸背部胀痛不适。多数病人因体检或其他疾病做超声等影像检查而偶然发现。此病常见的临床表现是急性胆管炎引起的寒战、高热和腹痛,除合并肝外胆管结石或双侧肝胆管结石外,局限于某肝段、肝叶者可无黄痘。严重者出现急性梗阻性化脓性胆管炎、全身脓毒血症或感染性休克。反复胆管炎可导致多发的肝脓肿,如形成较大的脓肿可穿破隔肌和肺形成胆管支气管痿,咳出胆砂或胆汁样痰,长期梗阻甚至导致肝硬化,表现为黄痘、腹水、门静脉高压和上消化道出血、肝衰竭。如果出现持续性腹痛,进行性消瘦,难以控制的感染,腹部出现肿物或腹壁痿管流出黏液样液,应考虑肝胆管癌的可能。体格检查肝区有压痛和叩击痛,少数病例可触及肿大或不对称的肝。如有其他并发症,则出现相应的体征。
并发症
最严重的并发症是不同严重程度的急性胆囊炎,包括坏疽性、气肿性胆囊炎,胆囊周围脓肿和穿孔等。慢性结石性胆囊炎也是胆囊结石常见的并发症。此外还有胰腺炎、肝脓肿、胆管炎、上行性肝炎、门静脉炎和胆囊癌等。
诊断
诊断原则
对怀疑有胆结石的患者,应明确有无胆结石;确定胆结石发生部位和大小及常见的并发症及胆结石的分期;推断胆结石发生的可能病因,判断临床病理类型。
检查项目
实验室检查
急性胆囊炎常见白细胞增多和核左移。间歇性的胰管梗阻造成血清淀粉酶的增高。胆囊的炎症和水肿可压迫胆总管或胆总管炎症时转氨酶和碱性磷酸酶的增高,增高水平与梗阻的程度相平行。
影像学检查
腹部平片:价值不大,只有13%到17%的胆结石可以显影。若存在气肿性胆囊炎,可见到黏膜内气体勾勒出的胆囊外型。
超声检查:诊断胆结石的特异性和敏感性均较高,应作为首选检查。超声下结石表现为高振幅回声及声后阴影。还可见胆囊壁的增厚(>2mm),黏膜内气体及胆囊周围积液。肝内、肝外胆道扩张提示肝外胆道梗阻。
超声内镜:诊断胆总管结石病的敏感性和特异性均较高。因其不依赖结石的大小和胆管的直径,因此对于无扩张的胆总管内小结石的诊断尤其有价值。既往有过胃手术史的患者其诊断的可靠性较差。
CT检查:CT可显示胆管的扩张、结石和肿块,另外若高度怀疑肿瘤造成的胆总管梗阻,则可行CT检查。和超声检查相比,CT对于胆结石的诊断并不具优势。
胆管造影:内镜逆行胆胰管造影(ERCP)或经皮肝穿刺胆管造影(PTC)可较精确地显示胆道系统,ERCP更适用于显示较低部位的梗阻,是诊断胆总管结石的“金标准”,而PTC显示较高部位或近端的梗阻。PTC也是诊断肝内胆管结石较可靠的方法。
磁共振胆管造影:是诊断肝内胆管结石较有价值的方法。为非侵入性检查,避免了ERCP和PTC所带来的风险。诊断胆管内疾病、胆管扩张和胆道狭窄的特异性和敏感性均较高。
诊断指标
胆囊结石
彩超是诊断胆结石的首选检查,显示胆囊内移动的光团及其后方的声影,阴性结石往往不伴声影,诊断正确率可达95%。有急性发作史的胆囊结石,一般根据临床表现不难作出诊断。但如无急性发作史,诊断则主要依靠彩超等辅助检查。除彩超外,口服胆囊造影可示胆囊内结石形成的充盈缺损影:MRCP可以显示胆囊内充盈缺损和胆道是否扩张等。
肝内胆管结石
结合临床表现、手术病史和MRCP等辅助检查的结果可明确诊断。MRCP胆管成像能清楚地显示胆管树的图像,了解肝内外胆管的情况。B超检查虽不能帮助了解结石分布等详细情况,但在诊断肝内胆管结石仍有80%的准确性,其最大优点是方法简便且为无损伤性检查,故常作为肝内胆管结石的首选诊断方法。CT平扫常能显示扩张的肝内胆管和密度较高的结石影,以及结石的部位和数量对决定治疗方案很有帮助。最后,可以通过手术探查来诊断,即在手术中仔细探查肝内胆管,这是肝内胆管结石最可靠的诊断方法。
肝外胆管结石
依据有典型的Charcot三联症者,特别以往有胆囊结石病史者,胆总管结石的诊断一般并不困难。如仅表现为三联症中的1个或2个症状者,常需要借助于一些辅助检查方法以明确诊断。无黄疸的患者可作静脉胆道造影,能显示胆管内结石影和扩张的胆管。
鉴别诊断
右肾绞痛
始发于右腰或胁腹部,可向右股内侧或外生殖器放射,伴肉眼或镜下血尿,无发热,腹软,无腹膜刺激征,右肾区叩击痛或脐旁输尿管行程压痛。腹部平片可显示肾、输尿管区结石。
肠绞痛
以脐周为主,如为机械性肠梗阻,则伴恶心、呕吐,腹胀,无肛门排气排便。腹部可见肠型,肠鸣音亢进,或可闻气过水声;可有不同程度和范围的腹部压痛和腹膜刺激征。腹部平片显示有肠胀气和气液平面。
壶腹癌或胰头癌
黄疸者需作鉴别,该病起病缓慢,黄痘呈进行性加深;可无腹痛或腹痛较轻、或仅有上腹不适,般不伴寒战高热。体检时腹软、无腹膜刺激征,肝大、常可触及肿大胆囊;晚期有腹水或恶病质表现。ERCP或MRCP和CT检查有助于诊断。EUS检查对鉴别诊断有较大帮助。
肝内胆汁淤积症
一般无腹痛史,可能有服用特殊药物史。
肝病或肝炎等所致肝细胞性黄疸
黄疸一般较淡,并且不伴有腹部绞痛史,肝功能试验常有明显异常;B超检查显示胆囊和胆管无扩张现象。
治疗
胆囊结石
胆囊切除术
胆囊引流术
对于夹杂症很多、条件困难的需急症手术老年患者,胆囊引流术是首选的急诊救急处理措施,最简便是经皮肝胆囊穿刺置管引流术,具有方便、不需全麻和可在床旁实施等优点。等待两个月后胆囊炎症消退,患者身体条件恢复良好,其他基础疾病控制良好以后可择期行LC。
药物治疗
熊去氧胆酸、鹅去氧胆酸是中国公认的溶解胆固醇结石的药物,溶石药物治疗目的是预防胆道结石复发,对已经形成结石的溶石效果很差。口服药物溶石或T管灌注溶石如甲基叔丁醚等对中国人的胆石溶石疗效极差。
体外震波碎石
体外震波碎石曾作为非手术治疗的典范在临床应用,但结石复发率高。
肝外胆管结石
胆总管结石是明确的手术指征。手术处理原则是胆管内的结石要彻底清除干净;建立通畅的胆汁引流。胆总管结石的手术除了传统的开腹胆总管切开取石,手术方式主要有腹腔镜胆囊切除加胆道探查取石术(LCBDE+LC)和先行ERCP取出胆总管结石后再行腹腔镜胆囊切除(ERCP+LC)。
术后T管引流4周,待患者的黄疸消退,全身和胆管局部感染控制,经T管胆管造影证实胆管内无残余结石和夹管后胆汁排泄畅通,即可拔除T管。
肝内胆管结石
治疗原则
仍以手术治疗为主,手术治疗原则是去除病灶;取尽结石;矫正狭窄;通畅引流;防治复发。肝内胆管结石的治疗根据疾病进展不同阶段采取不同的策略,初期多采用以切开取石或胆道镜取石为主的治疗;而肝脏病灶伴有纤维化萎缩则需要肝切除;当发展到重度胆汁性肝硬化、门静脉高压时肝移植术可能是唯一选择。
手术方式
1.胆管切开取石术:胆管切开取石是治疗肝胆管结石的基本手段。急性胆道感染和重症病例,行单纯胆道取石引流手术旨在控制胆道感染、通畅引流以挽救患者生命,必要时为二期确定性手术做准备,择期手术术前应明确结石的部位和多少。
2.肝部分切除术:切除病变肝段以最大限度地清除含有结石、狭窄及扩张胆管的病灶,是治疗肝内胆管结石的最有效手段。肝胆管结石的肝切除范围主要取决于结石分布及毁损性病变范围。
3.肝门部胆管狭窄修复重建术:由于肝门部胆管狭窄病变类型比较复杂,常需结合多种手术方法进行治疗。处理肝门部胆管狭窄的手术方法主要有以下几类。
胆管狭窄成形、空肠Roux-en-Y吻合术:适用于肝内病灶和上游肝管狭窄已去除的肝门部胆管狭窄病例,但胆肠吻合术废除了Oddi括约肌对胆系的控制功能,在上游肝管狭窄未纠正和肝内结石未取净的情况下行不恰当的胆肠内引流可引发或加重胆道感染等严重并发症。
胆管狭窄成形、游离空肠段吻合术:适用于肝内病灶和上游肝管狭窄已去除,尚有结石残留或有结石复发可能而胆管下端通畅的病例。
胆管狭窄成形、组织补片修复术:适用于肝内病灶及上游肝管狭窄已去除,结石已取尽且无复发可能,而只存在肝门部胆管轻度狭窄的病例。
经皮经肝胆道镜治疗:先行经皮经肝胆管引流(PTCD),然后再行PTCD窦道扩张术,待窦道被扩张至能容纳3mm胆道镜进入胆管时,再行胆道镜检查和治疗、取石。
4.肝移植术:适合于肝脏和胆管系统均已发生弥漫性不可逆损害和功能衰竭的肝胆管结石。
预防
一级预防
普通人群胆结石的预防
不推荐一般人群预防性地应用药物预防胆结石。同样,也没有足够的证据支持在孕期应用熊去氧胆酸或补充欧米伽-3脂肪酸可以预防胆结石以及胆汁淤积,因为孕期胆结石往往是暂时的。
高风险人群胆结石的预防
对存在体重迅速下降(例如极低热量饮食、肥胖外科手术)情况的患者,推荐临时服用熊去氧胆酸,每天至少500mg,直至体重保持稳定。对通过进食极低热量饮食或减重手术而体重迅速下降且没有切除胆囊的肥胖患者,亲水性的溶石药熊去氧胆酸可以用于预防因体重迅速下降所引起的胆固醇结石。
预后
肝内胆管结石的治疗目前仍以手术治疗为主,但远期疗效欠佳。胆石症的预后与转归,与病情轻重、治疗迟早及是否得当、生活与饮食调理等因素有关。胆石症的主要危害是结石引起的胆道梗阻、胆道感染。胆囊结石及小的胆管结石患者一般预后较好。大的胆总管结石及合并严重胆道感染者,如不及时手术,往往容易出现严重的肝功能损害或中毒性休克,甚至因抢救不及时而死亡。
历史
发现史
胆结石在人类已留下了数千年的历史,在古埃及保存下来的木乃伊中,发现有胆结石的痕迹,证明在纪元以前,人类已有胆结石发生。公元6世纪,Trallianus被公认为是第一个给胆结石下定义的人,但是远在公元2世纪,古罗马著名医学家Galen对胆结石已很熟悉,并将此病的原因归结为胆汁郁积的结果。
公元10世纪,波斯著名内科学家在论肝脏的疾病中,留下对胆结石的记载。公元14世纪,Gentileda Foligno在他解剖的一具尸体内,清楚地看到胆结石。公元16世纪,解剖学家Vesalius和Fallopius都曾各自在他们解剖的尸体中,描述胆囊结石的情况。Kentmann J曾绘出各种胆结石的形状和大小,并注解说结石数量越多,带棱角的结石也就越多。1554年Fernelius指出,当发现胆囊内存在结石时,通常已伴随胆管阻塞,这样郁积的胆汁就成为产生临床症状的重要因素。
1740年Pouilletierdela Salle对胆石离析后进行研究,开创了研究胆石成分的新方法。几年以后,Vicq d’Azyr分别描述了胆固醇结石和胆色素结石,并发现这两种类型的胆结石主要是由胆固醇和胆色素组成。1767年Morgagni发现,胆囊壁内存在许多腺体。他特别强调年龄因素、久坐的习惯、慢性刺激等是引起胆囊壁炎症的主要原因,这是第一次提出胆结石是一种炎症。
1877年Charcot指出结石梗阻胆管,可引起间歇性上腹痛、寒颤、发热、黄疽等症状,并可出现体重减轻,其中腹痛、寒热、黄疽三者,症状典型,被后人称作“Charcot三联征”。1890年Courvoisier分析造成黄疽是因为胆石梗阻胆道。胆道梗阻使胆囊被迫扩张,胆囊便会增大,并且收缩加速,引起疼痛,以上的胆结石病人都符合此结论,因此这项观察结果,以后被命名为“Courvoisier”法则。后来在超声诊断学上,当胆囊高度扩张,内部有胆泥,超声波图像上便称为“Courvoisier”样胆囊。
治疗史
在中国,很早就知道动物体内的胆结石,并把牛的胆囊结石作为药物应用,在公元1世纪的药学专著《神农本草经》中已有详细记载,到今“牛黄”仍为中药的重要药品。1730年Vallismiri发现胆石能够溶解在松节油中。这一发现很快应用到临床,医生们用松节油作为药物溶解胆石,以此来减轻胆石引起的疼痛。
1618Fabricius年实施了第一个有文字记载的胆道手术。1687年Vander、1738年Amyord曾分别记录一例上腹部脓肿切开,取出其中可移动的胆石的病例。1733年Petit建议,一旦明确诊断胆囊内存在巨大结石,伴有胆囊发炎,胆囊与前腹壁粘连时,就应切除胆囊,使脓液和胆石排出体外,1743年他成功地完成一例手术。
1859年Thudichum做了一例胆囊切开取石术。von Winwarter记录了历史上第一个吻合术,胆囊被植入在结肠肝区。在这以后,将胆囊与十二指肠吻合。进入20世纪,胆结石的手术方法日益增多,胆道端端吻合术、胆总管十二指肠吻合术、胆总管空肠吻合术等方法多种多样。
1976年首次报道经内镜进行留置鼻胆导管外引流。1987年法国医生MouretP在腹腔镜下行妇科手术时,成功地切除胆囊,首创这一新技术。1971年Gardner认为肝素对溶解胆管内结石有一定作用,为胆管内残余结石的治疗开辟了新途径径。1984年Lawerbwch首先采用体外冲击波碎石治疗胆结石。1985年,世界上首次出现经皮肝穿刺胆囊插管,注入辛酸甘油单脂或甲基叔丁醚直接在胆囊内溶石。