简介
淋巴结肿大表现症状因病因不同而不同。诊断时需要做病史采集、体格检查、实验室检查。还需要鉴别其是否为感染性疾病、肿瘤疾病、变态反应病、结缔组织病、性传播疾病等导致的淋巴结肿大。淋巴结肿大的治疗针对病因进行,通常是经验性治疗。
定义
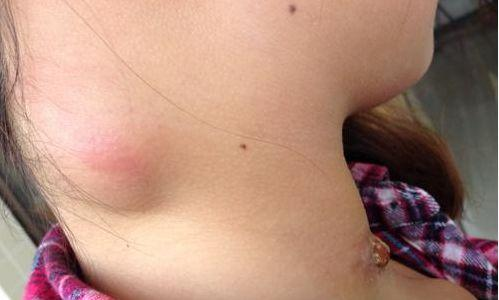
正常浅表淋巴结小、软、光滑、活动、无压痛,常不易触及。若淋巴结直径>0.5cm或有压痛或质地改变而能触及者为淋巴结肿大。
病因
引起淋巴结肿大的病因因为其分型不同而有所区别:
发生机制
外来细胞浸润:外来微生物或淋巴结外的肿瘤细胞、抗原细胞流经淋巴结时,使淋巴结发生炎症或肿瘤细胞在淋巴结内增殖。
淋巴细胞及组织细胞增生:病毒、细菌、真菌、寄生虫感染及免疫疾病使机体产生免疫反应,导致淋巴结组织细胞增生。化脓菌感染时,中性粒细胞浸润,出现充血、水肿,淋巴结肿大。结核菌感染会形成肉芽肿。
全身性病毒感染和自身免疫疾病等引起的淋巴结肿大初期是感染和免疫疾病导致机体产生免疫反应,使淋巴细胞和巨噬细胞增生,形成淋巴结肿大。细菌感染性淋巴结肿大是细菌随着淋巴液进入颈部淋巴结,成为化脓性淋巴结炎,导致淋巴结肿大。结核性淋巴结肿大发病初期,淋巴结呈现无痛性的孤立性肿大,逐渐与周围组织和皮肤粘连,淋巴结融合。然后病变部位干酪坏死,形成脓肿,然后自行吸收,形成多个瘘道。恶性淋巴瘤大多从颈部开始发病,其次是腋窝淋巴结肿大,有可能会因局部粘连造成水肿、神经功能障碍等压迫症状。
临床表现
局限性淋巴结肿大
感染性淋巴结肿大
由淋巴结引流区域的急、慢性炎症所引起。如急性化脓性扁桃体炎、牙龈炎引起颈部及颌下淋巴结肿大;胸壁、乳腺等部位的炎症引起腋窝淋巴结肿大;肛周、外生殖器、盆腔、会阴、臀部、下肢等部位感染引起腹股沟淋巴结肿大。急性炎症所致的淋巴结肿大多有触痛,质地柔软、表面光滑,无粘连,质地不硬,肿大至一定程度即停止,炎症消除后多数淋巴结很快缩小或消退;慢性炎症引起的淋巴结肿大,质地较硬,但炎症消除后最终淋巴结仍可缩小或消退。
淋巴结结核:肿大淋巴结常发生在颈部血管周围,呈多发性,初期质地较硬,无痛、大小不等, 可互相粘连或与周围组织粘连,移动性稍差。如组织发生干酪性坏死(寒性脓肿),则可触到波动感。晚期可破溃,不易愈合而形成瘘管,愈合后可形成不规则瘢痕。
淋病:由淋病奈瑟菌(简称淋球菌)呈现两侧压痛性腹股沟淋巴结肿大。
软下疳:由杜克雷嗜血杆菌感染引起,主要发生于生殖器部位多个痛性溃疡,多伴有腹股沟淋巴结脓性肿大、压痛。
梅毒:由苍白(梅毒)螺旋体所致泌尿生殖系统感染,特征是硬下疳,可引起单侧或双侧腹股沟淋巴结无痛性肿大。
恶性肿瘤淋巴结转移
恶性肿瘤转移所致的淋巴结肿大,质地坚硬或有橡皮样感,表面可光滑或突起,一般无压痛,不易推动。与周围组织粘连时界限不清。胸部肿瘤如肺癌可向右侧锁骨上窝、腋窝淋巴结群转移;胃癌、食管癌多向左侧锁骨上窝淋巴结群转移,此处为胸导管进入颈静脉的入口,此种肿大的淋巴结称为Virchow淋巴结,常为胃癌、食管癌转移的标志;会阴部、肛周及下腹部的晚期恶性肿瘤转移可引起腹股沟淋巴结肿大。
全身性淋巴结肿大
感染性淋巴结肿大
病毒感染见于单核细胞增多症、传染性淋巴细胞增多症、获得性免疫缺陷综合征(acquired immunity deficiency syndrome,AIDS)等疾病。
细菌感染见于布氏杆菌病、血行播散型肺结核、麻风等。
螺旋体感染见于梅毒、钩端螺旋体病、鼠咬热等。
原虫、寄生虫感染见于黑热病、丝虫病、弓形虫病等。黑热病引起的淋巴结肿大多见于儿童,可发生颈部、滑车上和腹股沟部淋巴结;丝虫病引起的淋巴结肿大多见于腹股沟部,急性发作时可伴有疼痛和淋巴管炎;弓形虫感染可引起全身性淋巴结肿大。
结缔组织疾病
如干燥综合征、系统性红斑狼疮、结节病等。
血液系统疾病
如白血病、淋巴瘤、骨髓增生异常综合征,浆细胞病等。
伴随症状
引起淋巴结肿大的病因不同,其伴随症状也不同:
感染性淋巴结肿大
局部急慢性感染引起的淋巴结肿大其局部皮肤有红肿、热痛的炎症表现,常伴有发热及白细胞增高。全身感染引起的淋巴结肿大常伴有发热、肝脾大等。具体疾病伴随症状如下:
传染性单核细胞增多症:发热,体温38.5~40.0℃不等,部分患者伴有畏寒、寒战;半数以上患者有咽痛及咽颊炎症状;大约10%病例伴有肝大症状,部分患者有黄疸、半数患者有轻度脾大;10%病例出现皮疹,呈多形性、有斑丘疹、猩红热样皮疹、结节性红斑、荨麻疹等;患者还可出现神经症状。
艾滋病:持续一个月以上的发热、盗汗、腹泻,体重减轻10%以上。部分患者表现为神经精神症,如记忆力减退、精神淡漠、性格改变、头痛、癫痫及痴呆。
钩端螺旋体病:咽部疼痛、充血,扁桃体肿大,软腭小出血点,恶心,呕吐、腹泻和肝脾轻度肿大等。
梅毒:硬下疳初为单个无痛性丘疹,迅速发展为糜烂,形成具有特征性的溃疡,上有少量渗出物,触之边缘及基底软骨样硬度。
黑热病:发热(伴有畏寒、盗汗、食欲下降、乏力、头晕等症状),肝脾肿大,贫血及营养不良。
获得性弓形虫病:中枢神经系统异常,常表现为脑炎、脑膜脑炎、癫痫和精神异常。
丝虫病:急性期伴有淋巴管炎,淋巴管肿胀、疼痛,沿大腿内侧向下蔓延,形成离心性发展的红线。还伴有丝虫热、精囊炎、附睾炎、睾丸炎,肺嗜酸性粒细胞浸润综合征。慢性期伴有淋巴管曲张,鞘膜腔积液,乳糜尿,淋巴水肿与橡皮肿,乳房丝虫性结节及丝虫性心包炎。
肿瘤性淋巴结肿大
包括局部恶性肿瘤转移、白血病、淋巴瘤等可伴有发热、盗汗和消瘦。
变态反应性淋巴结肿大
包括反应性淋巴结炎、坏死性淋巴结炎、系统性红斑狼疮、皮肌炎、硬皮病、干燥综合征、白塞病和|Wegner 肉芽肿病等常伴有机体发热、、皮疹等。
检查诊断
诊断原则
医生首先会对患者进行病史采集,然后进行体格检查,注意是否有肝、脾大,是否有皮疹和关节肿瘤。观察皮肤是否苍白;是否有出血、疱疹等;黏膜是否充血、出血;注意检查心、肺以及腹部体征。并判断淋巴结肿大的程度、分布部位。为了进一步明确诊断,可能建议患者做血象、血清学检查,必要时淋巴结活检、及淋巴结穿刺。
检查项目
病史采集
体格检查
淋巴结的检查
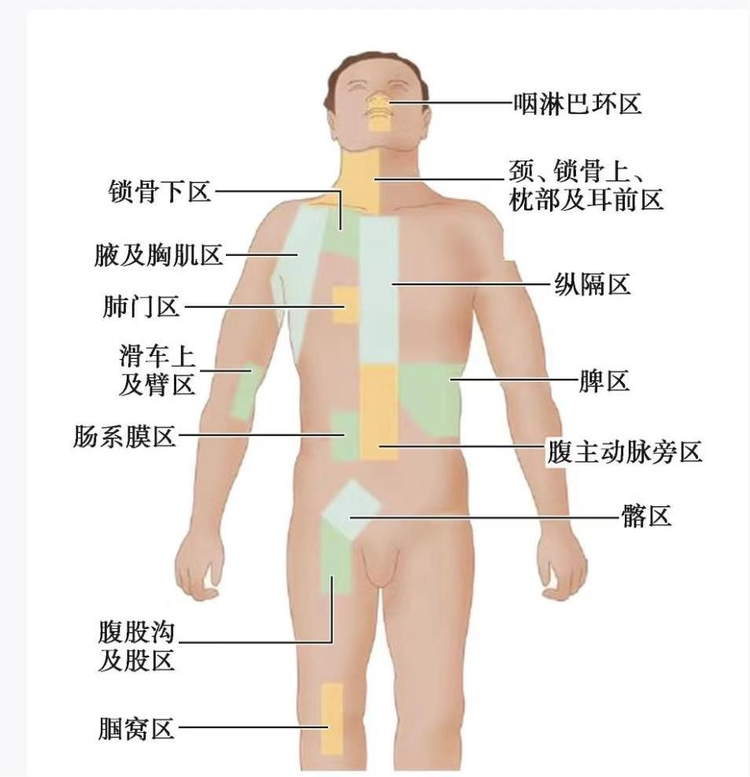
全身体格检查时,淋巴结的检查应在相应身体部位检查过程中进行。为了避免遗漏应特别注意淋巴结的检查顺序。头颈部淋巴结的检查顺序是:耳前、耳后、枕部、颌下、颏下、颈前、颈后、 锁骨上淋巴结。上肢淋巴结的检查顺序是:腋窝淋巴结、滑车上淋巴结。腋窝淋巴结应按尖群、 中央群、胸肌群、肩胛下群和外侧群的顺序进行。下肢淋巴结的检查顺序是:腹股沟部(先查上群、后查下群)、胭窝部。
淋巴结检查分视诊和触诊两种方法。视诊时不仅要注意局部征象(包括皮肤是否隆起,颜色 有无变化,有无皮疹、瘢痕、瘘管等),也要注意全身状态。
触诊是检查淋巴结的主要方法。淋巴结触诊的原则是使该处皮肤和肌肉尽量松弛以便检查。检查者将示、中、环三指并拢,其指腹平置于被检查部位的皮肤上由浅入深进行滑动触诊。这里所说的滑动是指腹按压的皮肤与皮下组织之间的滑动,而不是手指与皮肤之间滑动;滑动的方式应取相互垂直的多个方向或转动式滑动,这有助于淋巴结与肌肉和血管结节的区别。
触诊头颈部淋巴结时被检查者取坐位或卧位,嘱其头稍低,或偏向检查侧,使皮肤或肌肉松弛,有利于检查。检查者可站在被检查者前面或背后,指腹紧贴检查部位,由浅及深进行滑动触诊。触诊耳前、耳后、枕后、颌下、颏下(屈曲手指于颏下中线处触诊)、颈前(浅组:位于乳突下,胸锁乳突肌前缘浅表处)、颈后(位于胸锁乳突肌后缘浅表处)淋巴结;请被检查者稍耸肩,再放松,头部稍向前屈,用双手触诊(左手触诊右侧,右手触诊左侧)锁骨上(位于胸锁乳突肌与锁骨之间的交角处)淋巴结,由浅部逐渐触摸至锁骨后深。
触诊腋窝淋巴结时检查者以右手检查左侧、左手检查右侧腋窝五群淋巴结。 一般先检查 左侧,后查右侧。被检查者采取坐位或仰卧位,检查者面对被检查者,手扶被检查者前臂稍外展, 抬高约45°观察腋窝处,之后,将手置于被检查者腋窝顶部,再将其手放下,嘱其放松肌肉,首先 触诊尖群,然后手指掌面转向腋前壁触诊中央群,再转向内侧轻轻向下滑动触诊胸肌群;再次将被检查者上肢抬高,将手重新置于腋窝顶部,然后手指掌面转向后方,触诊肩胛下群,最后转向 肱骨,沿肱骨内侧面向下滑动触诊外侧群; 触诊滑车上淋巴结时检查者右手扶托被检查者右前臂,并嘱其屈肘约90°,看清肱二、三头肌之间的肌间沟,然后放松,用左手小指抵在肱骨内上髁,左手示、中、环指从上臂后方伸至肌间沟内自上而下滑动触摸。右手用同样方法检查左侧滑车上淋巴结。正常人一般触不到滑车上淋巴结;触诊腹股沟淋巴结时检查者应用滑动触诊法进行腹股沟淋巴结触诊。首先沿腹股沟韧带触诊上群(横组或水平组)淋巴结,包括上内侧和上外侧;然后沿大隐静脉走向触诊下群(纵组或垂直组)淋巴结; 触诊胭窝淋巴结时检查者应用滑动触诊法于小隐静脉和腘静脉的汇合处进行触诊。
发现淋巴结肿大时,应注意其部位、大小与形状、数目与排列、表面特性、质地、压痛、活动度、界限是否清楚、有无粘连,局部皮肤有无红肿、搬痕、瘘管等。同时注意寻找引起淋巴结肿大的原发病灶。
实验室检查
病理检查
淋巴结穿刺适应于感染、造血系统肿瘤、转移癌。选择穿刺的部位为适于穿刺,并且明显肿大的淋巴结。术者以左手拇指或食指固定淋巴结,右手持10ml干燥注射器,沿淋巴结长轴刺入淋巴结内,然后边拔针边抽吸,利用负压吸出淋巴结内的液体和细胞成分。注射器的内栓拔除针头后,将注射器取下充气后,再将针头内的抽取液喷射到载玻片上,并及时制备涂片。穿刺完毕,穿刺部位敷以无菌纱布,并用胶布固定。
怀疑为肿瘤引起的淋巴结肿大时,应进行细针吸取细胞诊断或活组织检查。活体组织检查标本并不仅限于进行病理组织学检查,还应进行表面标记和染色体与遗传因子检查。怀疑为结核性淋巴结炎时,应进行结核菌素反应检查。同时,应对淋巴结进行活组织检查,通过病理组织学及培养检查确诊。亚急性坏死性淋巴结炎确诊也可以通过活组织检查。
就诊科室
根据淋巴结肿大的表现症状确定就诊科室:一般感染引起的淋巴结肿大可以就诊普外科,根据进一步检查可能需要就诊感染科、肿瘤科、血液科以及传染病科。
鉴别诊断
感染性淋巴结肿大
淋巴结局部皮肤可有红肿热痛的炎症表现,常伴有发热及白细胞增高,经治疗后淋巴结常可缩小。
慢性非特异性淋巴结炎常为相应区域的慢性炎症,肿大的淋巴结硬度中等,常无局部红肿热痛的急性炎症表现。
肿瘤淋巴结肿大
包括局部淋巴结的恶性肿瘤转移、白血病、淋巴瘤等。恶性肿瘤转移的局部淋巴结肿大特点是淋巴结硬实、无压痛、常相互粘连固定,多数有原发肿瘤病灶的临床表现。白血病淋巴结肿大范围较广、常伴肝脾大、皮肤无破溃倾向。淋巴瘤根据病理类型不同具有不同特点,肿大的淋巴结可活动、也可粘连融合成块,可伴有发热、盗汗和消瘦。淋巴结活检有助于鉴别诊断。
变态反应性淋巴结肿大
包括反应性淋巴结炎、坏死性淋巴结炎、系统性红斑狼疮、皮肌炎、硬皮病、干燥综合征、白塞病和|Wegner 肉芽肿病等,淋巴结一般为轻度或中度肿大,质较软,无压痛。反应性淋巴结炎是由某些药物或生物制品引起机体发热、皮疹、淋巴结肿大。坏死性淋巴结炎是一种非肿瘤性淋巴结增大性疾病,属淋巴结反应性增生病变,多数为一种温和的自限性疾病。
淋巴结结核
初期肿大淋巴结相互分离,可移动,无疼痛;继之肿大淋巴结相互粘连,形成串珠状,轻压痛,若继发感染压痛较明显,肿大淋巴结常与皮肤和周围组织粘连,活动较差。后期淋巴结肿大可发生干酪样坏死,形成寒性脓肿。
结缔组织病
结缔组织病血液中可测出多种高滴度的自身抗体, 且相应靶器官受累后出现有关的症状,组织病中以结缔组织的基本病变为共同特点。病理有助于鉴别诊断。
性传播疾病致淋巴结肿大
治疗
淋巴结肿大的治疗针对病因进行,通常是经验性治疗。
一般治疗
治疗原发感染病灶,抗感染、加强营养,增强机体抵抗力等。
对症治疗
结核病一般采用化学治疗,药物有链霉素、异烟肼、利福平、乙胺丁醇、吡嗪酰胺、卡拉霉素等。对症治疗时可采用糖皮质激素改善毒性症状。
对于梅毒的治疗,一般首选青霉素,青霉素过敏者可选用头孢曲松,也可选四环素和大环内酯类药物,但是疗效较青霉素差,一般作为青霉素过敏者的替代治疗药物。治疗后应定期随访。
转移性恶性肿瘤,主要是治疗原发病灶,可根据原发灶不同,采取不同的治疗措施如鼻咽癌转移者多采用放疗、或综合治疗。肿瘤晚期,手术难以切除,或患者一般情况差不能手术者,采用放疗、放化疗及靶向治疗。
对于传染性单核细胞增多症,此病多为自限性,主要为抗病毒治疗,早期应用更昔洛韦有明确的疗效,阿昔洛韦、干扰素等抗病毒制剂也有一定的治疗作用。
对于淋巴细胞白血病可采用化学治疗、免疫治疗、化学免疫治疗、分子靶向治疗、造血干细胞移植等。
淋巴瘤,治疗上主要采用化疗加放疗的综合治疗。
艾滋病无疗效确切的治疗方法,针对发病过程中HIV侵袭,细胞免疫功能遭到破坏、条件性感染和肿瘤形成采用抗HIV药物、免疫调节药物、机会性感染疾病的防治、中医治疗等方法。
针对黑热病有卧床休息,增强营养,注意口腔卫生,情况差者,可予输血、或输注粒细胞,抗感染治疗。还可进行病原治疗,脾切除等。
丝虫病引起的淋巴结炎可口服泼尼松、保泰松、阿司匹林2~3天。有细菌感染者加用抗菌药物。
流行病学
引起淋巴结肿大的病因不同,流行病学也就不同:
结核
据世界卫生组织(World Health Organization,WHO)估计2020年全世界持续增加990万例结核病患者,其中中国结核病新发病例数为84.2万,为全球结核负担排名第二国家,研究表明,5%~10%的潜伏性结核病患者在其一生中将进展为活动性结核病。
软下疳
软下疳主要表现为腹股沟淋巴结肿大,此病主要流行于热带及亚热带地区。贫困和卫生条件较差的人群发病率高,在肯尼亚内罗毕医院,每年约5000例,美国1971年报告1507例,1985年在500~1000例间,1992年1886例,患病率为0.29/10万。在日本,70年代统计患病率为0.1%,80年代有所增加。南朝鲜,软下疳占性病的32%。解放前,中国东北地区软下疳占皮肤科门诊的10.4~13.6%,青岛妓院中检查软下疳发病率为4.8%。1995年中国共报告683例,发病率为0.06/10万。
艾滋病
2017年,中国艾滋病的报告病例数57194例,发病率为4.145/100000,死亡数15254例,死亡率1.1053/100000。2013-2017年,艾滋患病患病者的报告死亡数钧居中国乙类传染病死亡数首位。
联合国艾滋病署(UNAIDS)公布的全球报告提示,随着以抗病毒治疗为主的一系列控制措施的逐渐普及,截止2016年,全球存活的艾滋病患者为2090万。2016年新感染HIV人数仅为180万,较2010年以来下降了16%。导致新感染的一个重要因素是15至24岁的青年人在艾滋病毒和检测,治疗和预防的知识落后于其他人群。
肿瘤
20世纪70年代以来,中国癌症发病率及死亡率一直呈上升趋势,到20世纪90年代,癌症死亡率上升29.42%,年龄调整死亡率上升11.56%。2000年,癌症患者达到180~200万,死亡140万~150万。2015年全国恶性肿瘤发病率为285.83/10万,其中男性为305.50/10万,女性为265.20/10万。