简介
青光眼的诊断需要进行眼压测量、视野检查、视神经头部OCT检查等。其中,眼压测量是青光眼诊断的关键指标之一,但并不是唯一的诊断标准,因为有些患者眼压正常但仍然可能患有青光眼。
青光眼的治疗主要包括药物治疗、手术治疗等。药物治疗主要包括降低眼内压的药物,如β受体阻滞剂、前列腺素类药物、碳酸酐酶抑制剂等。这些药物可以通过不同的机制降低眼内压,从而减缓青光眼的进展。同时,药物治疗也需要根据患者的具体情况进行个体化的选择和调整。
青光眼是一种常见的眼科疾病,其发现和治疗历史可以追溯到古代。直到19世纪,医生们才开始更为系统地研究和描述青光眼。早期医生对青光眼的治疗仅限于告知患者避免用眼过度和使用水蛭吸血。直到英国医生W. Mackenzie将青光眼定性为眼内压增高的疾病后,医生们开始认识到控制眼内压是治疗青光眼的重要手段。青光眼的治疗方法已经得到了极大的进步,例如使用药物、手术或激光等方法来控制眼内压,从而预防或减缓疾病的进展。
根据中国眼科流行病学研究资料显示,青光眼患者中原发性开角型青光眼的比例正在逐渐增加,甚至已经超过了原发性闭角型青光眼。这一趋势表明青光眼的构成比例正在发生变化,需要更加重视原发性开角型青光眼的早期诊治,对青光眼的诊治和预防提出了新的挑战。
分型
根据前房角形态(开角或闭角)、病因机制(明确或不明确),以及发病年龄3个主要因素,一般将青光眼分为原发性、继发性和先天性三大类。
1.原发性青光眼
闭角型青光眼
原发性闭角型青光眼(primary angle-closure glaucoma,PACC)是由于周边虹膜堵塞小梁网或与小梁网产生永久性粘连,房水外流受阻,引起眼压升高造成视神经和视野损害的一类青光眼。患眼具有前房浅、房角狭窄的解剖特征。根据眼压升高是骤然发生还是逐渐发展,又可分为急性闭角型青光眼和慢性闭角型青光眼。
急性闭角型青光眼
急性闭角型青光眼(acute angle-closure glaucoma)是一种以房角突然关闭,导致眼压急剧升高并伴有相应症状和眼前段组织病理改变为特征的眼病,多见于50 岁以上老年人,女性更常见,男女之比约为1:2。患者常有远视,双眼先后或同时发病。情绪激动,暗室停留时间过长,局部或全身应用抗胆碱药物,均可使瞳孔散大,周边虹膜松弛,从而诱发此病。长时间阅读、疲劳和疼痛也是该病的常见诱因。
慢性闭角型青光眼
慢性闭角型青光眼(chronic angle-closure glaucoma)发病年龄较急性闭角型青光眼者为早。这类青光眼的眼压升高,同样也是由于周边虹膜与小梁网发生粘连,使小梁功能受损所致,但房角粘连是由点到面逐步发展的,小梁网的损害是渐进性的,眼压水平也随着房角粘连范围的缓慢扩展而逐步上升。
开角型青光眼
开角型青光眼(primary open angle glaucoma,POAG)病因尚不完全明了,可能与遗传有关其特点是眼压虽然升高房角始终是开放的,即房水外流受阻于小梁网-Schlemm管系统。组织学检查提示小梁网胶原纤维和弹性纤维变性,内皮细胞脱落或增生,小梁网增厚,网眼变窄或闭塞,小梁网内及Schlemm管内壁下有细胞外基质沉着,Schlemm管壁内皮细胞的空泡减少等病理改变。
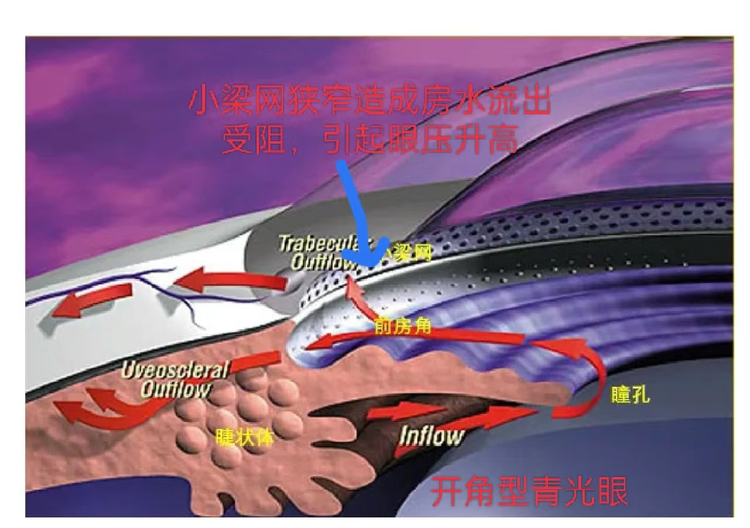
2.继发性青光眼
继发性青光眼(secondary glaucoma)是由于某些眼病或全身疾病,干扰或破坏了正常的房水循环使房水流出通路受阻而引起眼压增高的一组青光眼,其病因比较明确。继发性青光眼多累及单眼,一般无家族性。根据在高眼压状态下房角开放或关闭,继发性青光眼也可分为开角型和闭角型两大类。鉴于继发性青光眼除了眼压增高这一危害因素外,还有较为严重的原发病变同时存在,后者常已使眼组织遭受一定程度的破坏,在诊断和治疗上往往比原发性青光眼更为复杂,预后也较差。
致病原因
眼压
眼压是指眼球内内容物作用于眼球内壁的压力,正常眼压的定义应该是不引起视神经损害的眼压范围。正常人眼压平均值为15.8mmHg,标准差为2.6mmHg。但实际上正常眼压并非呈正态分布,不能机械地把眼压>21mmHg认为是病理值。高眼压并非都是青光眼,而正常眼压也不能排除青光眼。
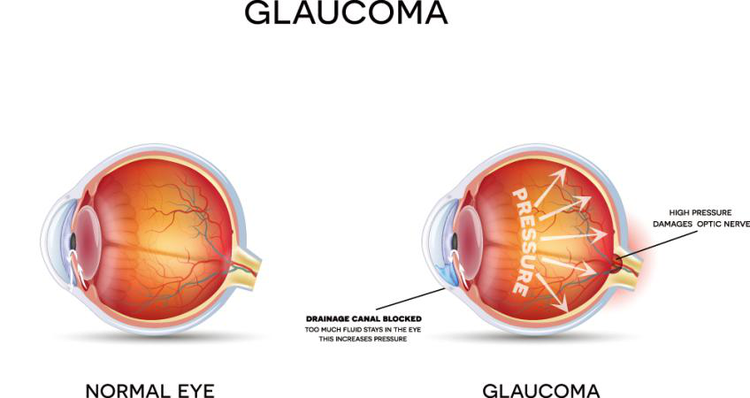
眼压是唯一得到证实和青光眼视神经损害直接相关的危险因素,眼压越高,持续时间越长,视神经损害的风险越大。眼压控制后多数青光眼患者视神经损害的发展得到减缓,也反证了高眼压的危害性。
眼压高低主要取决于房水循环中睫状突生成房水的速率、房水通过小梁网流出的阻力和上巩膜静脉压三个因素。如果房水生成量不变,则房水循环途径中任一环节发生阻碍,房水就不能顺利流通,眼压即可升高。
3.先天性青光眼
婴幼儿型青光眼
婴幼儿型青光眼(infantile glaucoma)见于新生儿或婴幼儿时期。50%的患儿在出生时就有表现80%在1岁内得到确诊65%的婴幼儿型青光眼为男性,70%为双眼性。虽然部分家系显示常染色体显性溃传,但大多数患者表现为常染色体隐性遗传,其外显率不全目有变异,或呈多基因遗传疾病表现。

青少年型青光眼
青少年型青光眼(juvenile glaucoma)发病与遗传有关,部分常染色体显性遗传病例的致病基因已被定位于染色体1q21-31。3岁以后眼球壁组织弹性减弱,眼压增高通常不引起畏光流泪、角膜增大等症状和体征。除眼压有较大的波动外,青少年型青光眼临床表现与 POAG 基本一致,两者的诊断和处理也基本相同,药物治疗不能控制眼压时,可行小梁切开或小梁切除术。
先天性青光眼伴有其他先天异常
这一类青光眼同时伴有角膜、虹膜、晶状体、视网膜、脉络膜等的先天异常,或伴有全身其他器官的发育异常,多以综合征的形式表现出来,如前房角发育不全(Axenfeld-Rieger综合征)无虹膜性青光眼,伴有颜面部血管病和脉络膜血管瘤的青光眼(Sturge-Weber综合征),伴有骨、心脏以及晶状体形态或位置异常的青光眼( Marfan综合征、Marchesani综合征)等。
病因
发病机制
比较主流的观点有机械学说和缺血学说。
机械学说认为,高眼压直接压迫视神经纤维,阻断轴浆运输,从而损伤视网膜神经节细胞。
缺血学说认为,眼部血管异常或血流调节 机制异常等造成视神经灌注不足、缺血,导致视神经损害,使病变持续进展;全身性血管疾病也导致视神经缺血损害发生发展,尤其是对于低眼压的青光眼患者。
诱发因素
遗传因素:青光眼的发病与遗传因素有关。研究表明,有些青光眼患者存在某些基因突变或多态性变异,这些基因与眼内压控制、视神经损伤等方面有关。
年龄:随着年龄的增长,眼内液体循环和排泄能力下降,眼内压升高的风险也相应增加。另外,年龄还可能导致眼部组织结构的改变,进而增加青光眼的风险。
眼部损伤:眼部受到损伤,如角膜炎、虹膜炎等,可能导致眼内液体循环不畅和眼内压升高,从而增加青光眼的风险。
其他危险因素:高度近视、糖尿病、高血压、长期使用类固醇等药物,也可能增加青光眼的风险。
病理生理学
青光眼属于一种神经变性性疾病。青光眼视神经节细胞的凋亡及其轴突的变性,以及伴随而来的视功能进行性丧失,都源自急性或慢性神经节细胞损害的后遗变性。眼压升高、视神经供血不足作为原发危险因素改变了视神经节细胞赖以生存的视网膜内环境;兴奋性谷氨酸、自由基、氧化氮增加,生长因子的耗损或自身免疫性攻击等继发性损害因素,都可能导致神经节细胞及其轴突的凋亡和变性。
临床表现
急性闭角型青光眼
典型的急性闭角型青光眼可分为临床前期、先兆期、急性发作期、间歇期、慢性期和绝对期六个不同的临床阶段,各阶段的特征和治疗原则如下:
临床前期:双眼性疾病,常见表现为前房浅、虹膜膨隆、房角狭窄等。建议40岁以上人群定期进行眼科检查,以及有家族史或患有糖尿病、高血压等病史的人群更应注意。
先兆期:表现为小发作,可出现暂时的视力下降、虹视、头痛等症状,一般不留下永久性组织损伤,眼压会升高。
急性发作期:剧烈头痛、眼痛、畏光、流泪、视力严重下降,可伴有恶心、呕吐等全身症状,眼部出现眼脸水肿、混合性充血、角膜上皮水肿等表现,眼压可达50mmHg以上,眼底可见视网膜动脉搏动、视盘水肿等。治疗原则为迅速降低眼压,常规药物包括口服或静脉注射脱水剂、局部应用降眼压药等,必要时进行紧急手术。
间歇期:小发作后自行缓解,房角重新开放或大部分开放,眼压不再升高。治疗原则为维持眼压稳定,避免再次发作。
慢性期:房角广泛粘连,小梁功能已遭受严重损害,眼压中度升高,眼底常见青光眼性视盘凹陷和相应视野缺损。治疗原则为控制眼压,常规药物包括局部应用降眼压药、口服碳酸酐酶抑制剂等,必要时考虑手术治疗。
绝对期:眼压过久待续,眼组织特别是视神经已遭受严重破坏,视力已降至无光感且无法挽救的晚期病例,眼压过高或角膜变性可导致剧烈疼痛。治疗原则为控制疼痛,改善生活质量。
开角型青光眼
开角型青光眼的临床表现包括以下方面:
症状:发病隐匿,多数患者可无任何自觉症状,除少数患者在眼压升高时出现雾视、眼胀等症状。
眼压:早期表现为不稳定,在正常范围内波动,随病情进展逐渐增高。
眼前节:前房深浅正常或较深,虹膜平坦,房角开放,多数无明显异常。
眼底:青光眼视盘改变主要表现为:视盘凹陷进行性扩大和加深,视盘上下方局限性盘沿变窄,视盘上或盘周浅表线状出血,视网膜神经纤维层缺损。
视功能:视力受损,特别是视野缺损,为青光眼诊断和病情评估的重要指标之一,青光眼视野损害具有一定的特征性,其表现的病理学基础与视网膜神经纤维层的分布和走向及青光眼对视乳头和视网膜神经纤维层的损害特点有关。
诊断
临床诊断
最基本的检查项目有眼压、房角、视野和视盘检查。
眼压
以 Goldman 眼压计为代表的乐平眼压测量,其测量中央角膜被压平一定面积所需要的力量。
以 Schint 眼压计为代表的压陷眼测量,测量固定重量施加在角膜上,角膜被压陷的程度。
非接触式眼压计测量,其测量一定力量的气流喷射在角膜上后所回弹气流的强度。公认 Coldmann 眼压让是眼压测量的金标准。
房角
房角的开放或关闭是诊断开角型青光眼或闭角型青光眼的依据,也是鉴别原发性青光眼和继发性青光眼的重要手段。最好的方法是通过房角镜检查直接观察房角结构。此外,UBM以及眼前节光学相干断层扫描仪(anterior segment optical coherence tomography,AS-OCT)也可检测生理状态下的虹膜形态和房角结构。
视野
视野改变是诊断青光眼的金标准。青光眼视野缺损的类型、发展方式以及视野缺损与视盘改变的关系都具有一定特征性。定期视野检查对于青光眼的诊断和随访十分重要。
视盘
青光眼视盘改变是诊断青光眼的客观依据,视杯扩大是青光眼视盘损害的重要特征。临床常用检测青光眼视盘改变的方法有方便易行的直接检眼镜检查,以观察视盘表面轮廓改变为特点的裂隙灯前置镜检查,以及对资料可作永久记录的眼底照相。
诊断指标
青光眼的诊断指标是评估疾病的严重程度和确定治疗方案的重要依据。
眼压
眼压是诊断青光眼的主要指标之一。正常眼压不仅反映在眼压的绝对值上,还有以下特点:
双眼对称:正常人的双眼眼压应该是对称的,左右眼的眼压值应该相近。
昼夜压力相对稳定:正常人的眼压在一天中不会出现剧烈波动,昼夜差异也相对稳定。
双眼眼压差异小:正常人双眼眼压差异不应大于2mmHg,一般来说不应大于5mmHg。
24小时眼压波动范围小:正常人的眼压波动范围不应超过8mmHg,高于正常范围的眼压是青光眼的主要病因之一。
视野缺损
视野缺损是青光眼的另一个主要指标。早期的青光眼可能仅表现为轻微的视野缺损,但随着疾病的进展,视野缺损可能会加重。
视神经头改变
视神经头改变是青光眼的另一个重要指标。青光眼患者的视神经头可能会出现萎缩、缺血等改变。
角膜厚度
角膜厚度可以评估青光眼的严重程度,尤其是对于开角型青光眼的诊断和治疗非常重要。
鉴别诊断
急性闭角型青光眼
急性闭角型青光眼的鉴别诊断主要包括以下几个方面:
眼部体征:急性闭角型青光眼大发作的眼部体征比较典型,如眼痛、头痛、视力下降、虹膜充血水肿、前房深度浅等。
房角镜检查:房角闭合是急性闭角型青光眼的重要诊断依据,房角镜检查可以直接观察到房角是否关闭。
加压房角镜检查:加压房角镜检查可以鉴别虹膜根部与小梁是相贴还是粘连。
预处理后的眼部体征:有些患者需要首先药物降压和局部甘油滴眼,缓解角膜水肿后才能看清房角情况。
急性闭角型青光眼与急性虹膜睫状体炎进行鉴别
少角膜后沉着物:急性闭角型青光眼的少角膜后沉着物为棕色色素,而不是灰白色细胞。
前房深度:急性闭角型青光眼的前房极浅,而急性虹膜睫状体炎则常常可见前房深度。
瞳孔大小:急性闭角型青光眼的瞳孔中等扩大而不是缩小。
虹膜萎缩:急性闭角型青光眼的虹膜有节段性萎缩,而急性虹膜睫状体炎则常常无虹膜萎缩。
青光眼斑:急性闭角型青光眼可能有青光眼斑,而急性虹膜睫状体炎则没有。
小发作病史:急性闭角型青光眼可能有小发作病史,而急性虹膜睫状体炎则没有。
解剖特征:对侧眼具有前房浅、虹膜膨隆、房角狭窄等解剖特征,而急性虹膜睫状体炎则没有。
临床治疗
临床治疗包括手术和药物治疗两个方面。
手术治疗
常用抗青光眼手术主要包括解除瞳孔阻滞的手术、解除小梁网阻力的手术、建立房水外引流通道的手术、减少房水生成的手术和青光眼白内障联合手术。
解除瞳孔阻滞的手术包括周边虹膜切除术和激光虹膜切开术,主要适用于瞳孔阻滞引起的早期闭角型青光眼。
解除小梁网阻力的手术包括房角切开术、小梁切开术和选择性激光小梁成形术,主要适用于原发性婴幼儿型青光眼。
建立房水外引流通道的手术包括小梁切除术、非穿透性小梁手术、激光巩膜造瘤术和房水引流装置植入术,主要适用于POAG和有广泛房角粘连的闭角型青光眼。
减少房水生成的手术包括睫状体冷凝术、睫状体透热术和睫状体光凝术,适用于绝对期青光眼等症状较为明显的患者。
药物治疗
常用降眼压药物主要包括:
毛果芸香碱:通过直接兴奋瞳孔括约肌,缩小瞳孔和增加虹膜张力,促使房角重新开放,是治疗闭角型青光眼的一线用药。副作用包括眉弓疼痛、视物发暗、近视加深等。
β-受体阻滞剂:如嗜酸乙酯(timolol)、左旋布诺洛尔(levobunolol)和倍他洛尔(betaxolol)等,通过抑制房水生成降低眼压。副作用包括心肺不适、房室传导阻滞等。
G2-受体激动剂:如酒石酸澳莫尼定(brimonidine),可减少房水生成并促进房水经葡萄膜巩膜外流通道排出,降低眼压。副作用较轻,不引起瞳孔扩大,对心肺功能影响较小。
前列腺素衍生物:包括拉坦前列素(latanoprost)、曲伏前列素和贝美前列素等,通过增加房水经葡萄膜巩膜外流通道排出降低眼压,但不减少房水生成。副作用包括眼部短暂性烧灼、刺痛、痒感和结膜充血等。
碳酸酐酶抑制剂:如乙酰陛胺(Diamox),通过减少房水生成降低眼压,常作为局部用药的补充。副作用包括口唇面部及指(趾)麻木、肾绞痛、血尿等。
高渗剂:包括甘油和甘露醇等,通过提高血浆渗透压减少眼内容量,迅速降低眼压。主要用于治疗闭角型青光眼急性发作和某些有急性眼压增高的继发性青光眼。副作用包括头痛、恶心等症状,甘油参与体内糖代谢,糖尿病患者慎用。
预后
青光眼的预后取决于多个因素,包括类型、病情严重程度、治疗及控制效果等。
对于大多数患者而言,早期诊断和治疗可以有效控制病情,避免或减缓视力丧失的进程。然而,如果青光眼得不到及时有效的治疗,或者病情已经恶化,可能会导致永久性的视力丧失。
对于一些难治性青光眼,如某些类型的开放性青光眼,预后可能较差。同时,一些与青光眼相关的并发症,如角膜病变或虹膜炎等,也可能对预后产生影响。
历史
青光眼是一种常见的眼科疾病,其发现和治疗历史可以追溯到古代。
早在公元前3000年左右,中国古代医书《黄帝内经》中就已经记载了青光眼疾病。古代希腊医生高尔伯特也曾经描述过青光眼的症状和治疗方法。然而,直到19世纪,才有更为系统的研究和描述。
青光眼治疗历史到了19世纪,早期医生对青光眼的认识和治疗仅限于告知患者避免用眼过度和使用水蛭吸血。直到英国医生W. Mackenzie将青光眼定性为眼内压增高的疾病后,医生们开始认识到控制眼内压是治疗青光眼的重要手段。1857年,Von提出虹膜切除术治疗闭角型青光眼,虽然这种手术方案认识十分片面,但在当时却取得了良好的疗效。
随着研究的深入,医生们开始将虹膜切除局限于虹膜周边,并逐渐转变为使用激光进行虹膜造孔术。氩激光和YAG激光分别采用热灼烧和机械爆破的方式进行虹膜造孔,虽然各有优劣,但都成为早期治疗闭角型青光眼的有效手段之一。
1989年,Spaeth提出激光造孔术能否完全取代虹膜切除术的假设。然而,经过进一步的研究,发现激光造孔术患者术后仍需再做虹膜切除术来确保疗效,证实了Spaeth的假设。因此,虹膜切除术重新得到临床医生的重视。
青光眼的治疗方法已经得到了极大的进步,例如使用药物、手术或激光等方法来控制眼内压,从而预防或减缓疾病的进展。同时,随着科技的不断发展,越来越多的新技术和治疗方法正在研究和应用中,为患者提供更好的治疗方案。
流行病学
根据中国眼科流行病学研究资料显示,青光眼的发病谱系正在发生改变,原发性开角型青光眼的构成比例逐渐增加。在一些研究中,原发性开角型青光眼所占比例已经超过了原发性闭角型青光眼。例如,华西医科大学附属第一医院眼科在2001至2002年的青光眼住院患者中,POAG所占比例为23%,高于其1978至1981年统计数据(11%)。中山大学中山眼科中心统计1970至1980年住院的青光眼患者,原发性闭角型青光眼占84.76%,POAG占8.59%,糖皮质激素性青光眼占7.05%;至2000年统计,PACG占55.74%,POAG占29.11%,GIG占15.15%。而在2004年,中山大学中山眼科中心防盲办公室与英美同道合作抽样调查广州地区50岁以上城镇居民原发性青光眼的患病率,原发性开角型青光眼的患病率高于原发性闭角型青光眼。
这些研究结果表明,青光眼的构成比例正在发生变化,原发性开角型青光眼的患病率正在逐渐增加。这对青光眼的诊治和预防提出了新的挑战,也表明对于原发性开角型青光眼的早期诊治需要加倍重视。
公共卫生举措
为了预防和控制青光眼,许多国家和地区都采取了一系列公共卫生举措。例如,加强青光眼的宣传和健康教育,提高公众的健康意识和自我保健能力。此外,建立青光眼筛查和诊治机制,鼓励人们定期进行眼科检查,及早发现和治疗青光眼。同时,加强医疗资源的配置和建设,提高青光眼的诊断和治疗水平,为患者提供更好的医疗服务。这些举措有助于降低青光眼的发病率和失明率,提高公众的健康水平。