63岁糖尿病友自行加药危及生命,那么控血糖能自己调药吗?
63岁糖尿病友自行加药危及生命,那么控血糖能自己调药吗?
-
我是国家一级健康管理师,每一个糖尿病的人都是从开始一段时间的低血糖症状开始 慢慢形成了高血糖,这位李女士,10年的糖尿病 这10年从一开始吃1粒降糖药 再开始打胰岛素 一步步的从轻 变成了严重。
那么我想问 这个病是治好了还是治严重了?本来一个人血糖高 不吃药不打胰岛素 就是血糖高,10年的药 损坏了肝脏和肾脏,医生都会说糖尿病不可怕 可怕的是并发症。
那么这个并发症是一开始就有还是在用药后造成身体肝脏损坏 肾脏衰竭引起的并发症呢?一个人生活习惯不改变 营养得不到补充 受损的器官得不到修复,用药物控制了血糖 ,用胰岛素控制了血糖 然后一测量血糖 正常 这个假现象,是这个病人从开始的简单的就是血糖指数有点高,最后变成了 胰岛素增量 飞蚊症 饥饿 出汗 昏厥 这些症状是谁造成的?
难道医生不是帮凶吗?
我们的身体把血液 氧气 血糖 提供到四肢和大脑,这个时候在压力状态之下,什么叫压力呢?压力就是对生命造成的不同威胁,那为啥要血糖血压升高呢?因为血糖血压升高才可以面对威胁,面对危险,所以正如医学文章所说的血糖受控于神经内分泌,
本来身体里面的血糖是一个循环,食物吃进去的糖 只要不是过分的太高,其实身体呢,第一会通过肝脏储存血糖,这个储存就是身体自动降低血糖的机制,不需要胰岛素 肝脏就有这个功能,在我们把糖尿病 主要问题归结在,早期胰岛素分泌过多,后面慢慢胰岛分泌枯竭,第二个部分就是胰岛素是有的 ,但是细胞受体不接受血糖,导致血糖升高 这是一个简单粗糙的逻辑
为什么要急急忙忙服用降糖药呢?然后再制造低血糖,低血糖的风险更大,高血糖并不会死人,正如医生所说,所以的医生都会告诉你 高血糖不可怕 可怕的是并发症,可是高血糖到并发症还早呢?而且引起高血糖的问题其实同时是引起并发症的问题,并非是高血糖引起的并发症,哈哈 加上医生的降糖药 实际上促成了并发症。为什么这么说呢?因为低血糖才会引起肝功能衰竭,因为低血糖才会引起血液循环减慢,引起所有的细胞得不到能量 ,引起细胞的威胁,引起身体整个机制的紊乱,所以高血糖并不会,只有低血糖的才会出现头晕 昏厥乏力,所以高血糖不可怕,可怕的是低血糖。所以血糖的升高是用来应付饥饿 应付压力 应付紧张的必要调节,医生因为血糖的升高就断定这个人得了糖尿病,这是一个极为不负责的,可以说是一个道德丧失的行为,我不晓得现在医疗机构的目的何在,很多情况下纯属在做生意,我奉劝初期被查出糖尿病的患者好好的去检查你的心情,检查你是否饥饿,经常不吃早餐,经常有一餐每一餐,那才是你真正的病因,如果病人改变掉这种习惯,让自己三餐饮食均衡,让自己吃上营养早餐和幸福餐,增加维生素B和酵母粉就可以轻而易举的早期的糖尿病迅速的恢复正常 ,严格来讲那不叫糖尿病 只是叫血糖升高,冠以糖尿病纯属恐吓
不要再用药物,病人自己增加胰岛素 用药量 是病人自己身体难受,就像吃毒品的人一样她上瘾了 形成了依赖,错误的以为这些药物可以让他好,
首先是他舒服 舒服 舒服,这是所有病人用药物治疗疾病的目的要快 要舒服 。
那么怎么办 让病人禁止一切精致米面 来源 控制糖的来源 ,保持愉快的心情,每天好好的吃营养早餐 ,每天吃2-3次的幸福餐 ,经常吃一些零食,包括水果 ,不要害怕水果里面的糖分,不要再搞这种事情啦,水果中90%以上都是水分含糖只有7克 8克,每100g只含7.8g的糖,如果你真的害怕食物中的糖 ,你只需要把食物中的米面,淀粉的食物去掉,其他都不需要担心,按照这样方法去做 很多糖尿病的人都可以彻底的恢复,我接触太多了都得到了改善甚至已经是并发症开始溃疡腿脚了都得到了恢复健康。
特别严重的需要在专业的健康教练指导下配合完成。
欢迎有不同建议和意见的朋友留言一起交流,如果喜欢请关注我
2018-09-19 10:10:59 -
糖尿病患者需要学会自我管理,包括饮食、运动、自测血糖、戒烟、使用药物或胰岛素的技能等。但不包括自我调整治疗方案。调整治疗方案有一点的风险,所以不推荐普通患者自行调整。
对于一些有医学基础的人如果自行调整胰岛素用量可遵循以下原则:
1.确定降血糖目标值
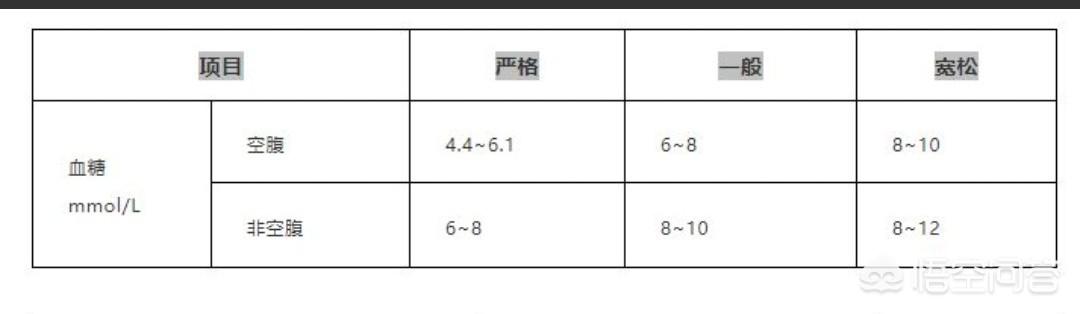
首先来了解一下糖尿病患者血糖控制目标的分级,分为严格控制,一般控制,宽松控制。
对于新诊断的糖尿病人、非老年糖尿病人、无糖尿病并发症及治疗中无低血糖反应者,应达到严格控制目标。
对于存在心脑血管病发病风险,比如男性大于50岁或女性大于60岁、有心血管病家族史、高血压、血脂异常、有蛋白尿、吸烟者,至少要达到一般控制目标。
对于经常发生低血糖、存在中度以上肝肾功能不全、年龄大于75岁、预期寿命小于5年者,可参照宽松控制目标。
对于妊娠期糖尿病,餐前血糖要控制在5.3mmol/L以下;餐后2小时血糖要控制在6.7mmol/L以下;糖化血红蛋白要控制在5.5%。
2.调整胰岛素前和调整胰岛素2天后监测血糖。需要监测五点血糖甚至是七点血糖(五点血糖是空腹,早餐后2小时,中餐后2小时,晚餐后2小时,睡前10点后)。
3.调整胰岛素
所测时段血糖值相对于目标值每高2mmol/l可尝试加一个单位胰岛素(因人而异)。
比如对于三短一长方案的,三餐前的胰岛素量决定三餐后2小时血糖高低。晚上长效胰岛素量决定第二天空腹血糖高低。如果空腹血糖高需要加测凌晨血糖,以防止夜间低血糖发生的反应性空腹高血糖。
对于预混胰岛素两针方案,早上胰岛素决定早餐后到晚餐前血糖,晚上胰岛素量决定晚餐后到第二天空腹的血糖高低。如发生晚餐后高血糖,夜间低血糖或者早餐前高血糖晚餐前低血糖,则需更换预混胰岛素规格,增加短效胰岛素剂量,或者减量胰岛素加用控制餐后血糖药物。
比较繁琐,而且实际情况更为复杂,还要根据所用胰岛素特性进行调整。所以不建议患者自行调整。另外需要强调的是,无论是自行调整还是遵医嘱调整都要监测血糖。避免低血糖发生。
 2018-09-18 20:26:28
2018-09-18 20:26:28 -
糖尿病是一种终身病,在糖尿病的控制过程当中,需要患者和医生紧密协作在一起进行控制,这样效果才比较理想,所以在一些环节上需要患者有一些自我的调控性,但这个调控性有一定的限制条件。
首先,糖尿病患者对自身治疗方案的调整是有一定局限性的,其主要集中在饮食以及运动方面,比如根据自身的情况变化,少量改变自己的饮食食谱以及运动量属于允许范围。但对于药物调整,一般情况下是不建议糖尿病患者自行调整的,因为很多药物的相互协调效果属于专业知识,糖尿病患者往往不能完全掌握,一旦自行调整用药,容易出现一些药物相关性的不良反应。
其次,糖尿病患者针对自身治疗方案的调整并不是凭自身感觉进行调整,而是需要进行系统的学习,同时在医生评估之后,患者具备相应的能力才可以有权进行轻微的调控。这部分人群一般以中年人为主,他们的学习能力比较强,同时,接受能力以及操作能力都可以达标。
针对儿童糖尿病以及老年糖尿病患者,一般是不建议其自行调整的,他们对知识的接受能力以及操作能力都比较差,容易出现自身调整过程中的偏差,从而导致血糖的异常波动严重,还有可能导致低血糖或者酮症酸中毒出现生命危险。
指导医生:苏旭东,副主任医师,聊城市人民医院内分泌科。
熟练掌握内分泌系统疾病如糖尿病、甲亢、垂体、肾上腺等疾病的诊断治疗。
觉得本文有用,欢迎点赞或推荐给朋友,并关注【医联媒体】
2019-04-12 15:36:55 -
糖尿病患者降糖药调药是有一定原则的,要根据血糖水平、用药情况等在医生指导下进行调整,不要自行加药或减药。
调药之前要先找到控糖不理想的原因。调药之后要加强血糖监测,以观察药物治疗效果。
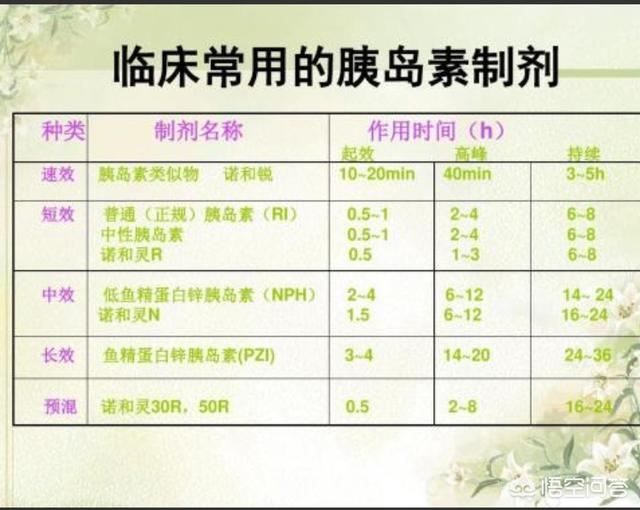
使用胰岛素治疗时,胰岛素剂量调整的原则是根据空腹、餐前和餐后血糖水平的变化来调整剂量,一般是3-5天调整一次,调药的幅度是2-4个单位。先调整控制空腹血糖的胰岛素,后调整控制餐后血糖的胰岛素。
在使用口服降糖药治疗时,一般都需要从小剂量开始,逐渐增加并调整到合适的用药剂量。因此,患者不要因为服用药物几天或十几天,发现血糖下降不明显便急于换药或调药,要观察这个用药方案的最终效果,至少需要2-3周。
口服降糖药的调药原则是,根据血糖水平逐渐调整剂量,如果服用至该药物的最大有效剂量,降糖效果仍不满意,再改用其他降糖药或采用联合用药。必要时考虑胰岛素治疗。
2018-09-19 09:31:34 -
我就是签拒绝调整胰岛素出院的。我吃胡辣汤,吃油条,餐后最高升不到2个点,大夫怎么说,你这不正常,你不能吃胡辣汤。我糖化5.3也确实不高,大夫怎么说,你这不行,应该6.5以上,我只想说你妹啊。
2018-09-20 07:29:20
